よむ、つかう、まなぶ。
【参考資料2-3】抗微生物薬適正使用の手引き 第四版(案)薬剤耐性菌感染症の抗菌薬適正使用編 (13 ページ)
出典
| 公開元URL | https://www.mhlw.go.jp/stf/newpage_64503.html |
| 出典情報 | 厚生科学審議会 感染症部会(第99回 10/21)《厚生労働省》 |
ページ画像
ダウンロードした画像を利用する際は「出典情報」を明記してください。
低解像度画像をダウンロード
プレーンテキスト
資料テキストはコンピュータによる自動処理で生成されており、完全に資料と一致しない場合があります。
テキストをコピーしてご利用いただく際は資料と付け合わせてご確認ください。
抗微生物薬適正使用の手引き
第四版
薬剤耐性菌感染症の抗菌薬適正使用編
1
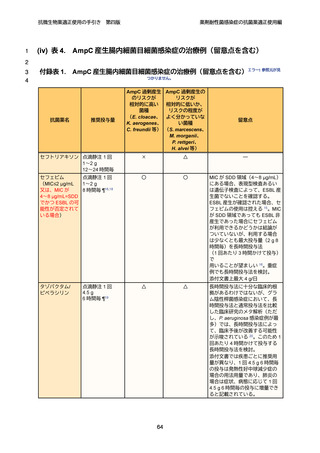
(≤2 μg/mL)にない場合には、ESBL 産生菌の可能性があり、確認検査で ESBL 産生
2
菌と判定された場合には、セフェピムは選択肢とならない(付録 p.9-10 参照)。
3
第 3 世代セファロスポリン系抗菌薬に関しては、染色体性 AmpC 産生菌感染症に
4
おいて、セフェピムやカルバペネム系抗菌薬による治療と比較して死亡率が上昇す
5
ることを示した研究はない 50-53。一方で、第 3 世代セファロスポリン系抗菌薬では、
6
研究ごとに様々に定義される「臨床的治療失敗」が増加する可能性が、特に過剰産
7
生のリスクが高い E. cloacae、K. aerogenes、C. freundii が原因菌の症例を中心に指
8
摘されている 50,53。したがって、第 3 世代セファロスポリン系抗菌薬は、症例を限定
9
し て 使 用 す べ き で あ り 、 特 に AmpC 過剰 産 生 の リ ス ク が 高 い E. cloacae、K.
10
aerogenes、C. freundii が原因菌の場合、膀胱炎等軽症の尿路感染症を除いて、治療
11
に用いることは推奨されない。それ以外の S. marcescens、M. morganii、P. rettgeri、
12
H. alvei 等が原因菌の場合、原則的に感性が確認できれば治療の選択肢として検討で
13
きるが、菌量が多いことが予測される場合や、ドレナージやカテーテルの抜去等に
14
よる感染巣のコントロールが困難な場合には、第 3 世代セファロスポリン系抗菌薬
15
の使用は慎重に検討する必要がある。
16
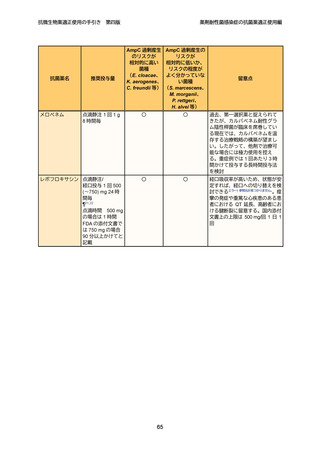
タゾバクタム/ピペラシリンは、第 3 世代セファロスポリン系抗菌薬よりも治療中
17
の耐性化率に関するデータ 54,55 も他剤と比較した臨床研究も限られている。AmpC 産
18
生菌菌血症においてメロペネムと比較した RCT56 では、臨床的及び微生物学的転帰
19
の複合アウトカムで予後に差を認めなかったが、症例数が少なく(両群併せて 72
20
例)、決定的な結論は得られず、今後のより大規模な RCT が待たれる状況である。
21
タゾバクタム/ピペラシリンで死亡率が上昇することを示した観察研究はないエラー! 参照
22
元が見つかりません。,58
が、染色体性 AmpC 産生菌菌血症において、セフェピムやカルバペ
23
ネム系抗菌薬よりもタゾバクタム/ピペラシリンで「臨床的治療失敗」のリスクが上
24
昇する可能性が指摘されているため 50,エラー! 参照元が見つかりません。、特に重症感染症でのタ
25
ゾバクタム/ピペラシリンの使用は慎重に検討する必要がある。
26
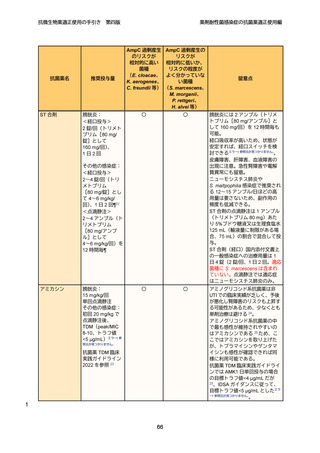
タゾバクタム/セフトロザン、レレバクタム/イミペネム/シラスタチン、アビバク
27
タム/セフタジジム、セフィデロコルはいずれも AmpC への活性は有するものの、
28
AmpC 産生腸内細菌目細菌感染症に関しては既存薬で十分有効性の見込まれる薬剤
29
があり、適正使用の観点からはこれらの薬剤を AmpC 産生腸内細菌目細菌のみの感
30
染症に優先的に用いることは推奨されない 37。
31
非 β-ラクタム系抗菌薬は AmpC の影響を受けないため、染色体性 AmpC 産生菌感
32
染症であっても、感性さえ確認できれば、ST 合剤やフルオロキノロン系抗菌薬は全
33
身感染症、アミノグリコシド系抗菌薬は UTI において、有効な治療選択肢となる。
34
特に ST 合剤やフルオロキノロン系抗菌薬は経口吸収率も高いため、早期の経口抗菌
13
第四版
薬剤耐性菌感染症の抗菌薬適正使用編
1
(≤2 μg/mL)にない場合には、ESBL 産生菌の可能性があり、確認検査で ESBL 産生
2
菌と判定された場合には、セフェピムは選択肢とならない(付録 p.9-10 参照)。
3
第 3 世代セファロスポリン系抗菌薬に関しては、染色体性 AmpC 産生菌感染症に
4
おいて、セフェピムやカルバペネム系抗菌薬による治療と比較して死亡率が上昇す
5
ることを示した研究はない 50-53。一方で、第 3 世代セファロスポリン系抗菌薬では、
6
研究ごとに様々に定義される「臨床的治療失敗」が増加する可能性が、特に過剰産
7
生のリスクが高い E. cloacae、K. aerogenes、C. freundii が原因菌の症例を中心に指
8
摘されている 50,53。したがって、第 3 世代セファロスポリン系抗菌薬は、症例を限定
9
し て 使 用 す べ き で あ り 、 特 に AmpC 過剰 産 生 の リ ス ク が 高 い E. cloacae、K.
10
aerogenes、C. freundii が原因菌の場合、膀胱炎等軽症の尿路感染症を除いて、治療
11
に用いることは推奨されない。それ以外の S. marcescens、M. morganii、P. rettgeri、
12
H. alvei 等が原因菌の場合、原則的に感性が確認できれば治療の選択肢として検討で
13
きるが、菌量が多いことが予測される場合や、ドレナージやカテーテルの抜去等に
14
よる感染巣のコントロールが困難な場合には、第 3 世代セファロスポリン系抗菌薬
15
の使用は慎重に検討する必要がある。
16
タゾバクタム/ピペラシリンは、第 3 世代セファロスポリン系抗菌薬よりも治療中
17
の耐性化率に関するデータ 54,55 も他剤と比較した臨床研究も限られている。AmpC 産
18
生菌菌血症においてメロペネムと比較した RCT56 では、臨床的及び微生物学的転帰
19
の複合アウトカムで予後に差を認めなかったが、症例数が少なく(両群併せて 72
20
例)、決定的な結論は得られず、今後のより大規模な RCT が待たれる状況である。
21
タゾバクタム/ピペラシリンで死亡率が上昇することを示した観察研究はないエラー! 参照
22
元が見つかりません。,58
が、染色体性 AmpC 産生菌菌血症において、セフェピムやカルバペ
23
ネム系抗菌薬よりもタゾバクタム/ピペラシリンで「臨床的治療失敗」のリスクが上
24
昇する可能性が指摘されているため 50,エラー! 参照元が見つかりません。、特に重症感染症でのタ
25
ゾバクタム/ピペラシリンの使用は慎重に検討する必要がある。
26
タゾバクタム/セフトロザン、レレバクタム/イミペネム/シラスタチン、アビバク
27
タム/セフタジジム、セフィデロコルはいずれも AmpC への活性は有するものの、
28
AmpC 産生腸内細菌目細菌感染症に関しては既存薬で十分有効性の見込まれる薬剤
29
があり、適正使用の観点からはこれらの薬剤を AmpC 産生腸内細菌目細菌のみの感
30
染症に優先的に用いることは推奨されない 37。
31
非 β-ラクタム系抗菌薬は AmpC の影響を受けないため、染色体性 AmpC 産生菌感
32
染症であっても、感性さえ確認できれば、ST 合剤やフルオロキノロン系抗菌薬は全
33
身感染症、アミノグリコシド系抗菌薬は UTI において、有効な治療選択肢となる。
34
特に ST 合剤やフルオロキノロン系抗菌薬は経口吸収率も高いため、早期の経口抗菌
13