提案書18(3402頁~3601頁) (70 ページ)
出典
| 公開元URL | https://www.mhlw.go.jp/stf/shingi2/0000190899_00011.html |
| 出典情報 | 中央社会保険医療協議会 診療報酬調査専門組織・医療技術評価分科会(令和5年度第1回 11/20)《厚生労働省》 |
ページ画像
プレーンテキスト
資料テキストはコンピュータによる自動処理で生成されており、完全に資料と一致しない場合があります。
テキストをコピーしてご利用いただく際は資料と付け合わせてご確認ください。
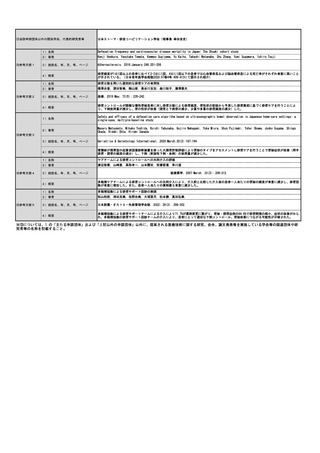
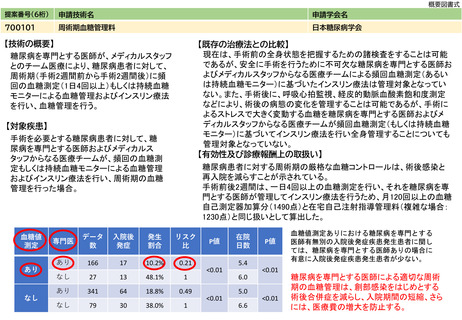
下記に挙げたグリーンブックが根拠となるが、本検討は内保連がIC Studyとして1年以上に亘り全国約90の医療機関で実施
された多施設共同の前向き観察研究である。エキスパートオピニオンにより保険収載すべき優先度が高いとされた11の内科
領域・40のIC手続項目(説明を行う検査・治療)について、医師、患者、診療科にそれぞれアンケートを実施し、イン
フォームド・コンセント手続きの実態を把握、分析している。分析対象となった調査票は、医師1,038件、患者751件、診療
科77件であった。結果として、神経領域における人工呼吸器装着においては直接説明時間は平均約50分であり、また説明準
備に要した延べ時間は平均30分強であった。その直接説明時間は「がん患者指導管理料1」を算定している症例との比較に
おいて有意に長い結果であった。また呼吸器領域・神経領域双方の領域における人工呼吸器装着においては、いずれも5割
以上の症例が総合負荷9以上であり、既に医療者へ与える総合負荷と直接説明時間とはよく相関関係のあることが示されて
いるので、人工呼吸器装着のための説明時間は多くの症例で30分以上であることが推定される。
⑤ ④の根拠と
なる研究結果等
2a
ガイドライン等での位置づけ
ガイドライン等での記載あり(右欄に詳細を記載す
る。)
年間対象患者数(人)
約10万人
国内年間実施回数(回)
約10万回
ARDS診療ガイドライン2016 日本呼吸器学会・日本呼吸療法医学
会・日本集中治療学会等「ARDSのような重症疾患に対しては、変
化する病態を十分考慮したうえで、治療の見通しと危険性をわか
りやすく説明し、予後に関して客観的なdataを使用して説明する
ことが望ましい」とされている。さらに呼吸ケア・リハ学会から
出される、呼吸器疾患終末期治療に関するガイドラインにて、装
着前の説明の重要性が強調されている。
⑥普及性
※患者数及び実施回数の推定根拠等
人工呼吸器装着のために必要となる処置として「気管切開」または「気管内挿管」の実施件数は、1か月で約各2498件、
7491件である(平成27年社会医療診療行為別統計)。その50%に引き続き人工呼吸管理が行われると仮定すると年間約6万
件さらに非侵襲的人工呼吸実施数は侵襲的人工呼吸実施数の50%程度であるため、非侵襲的人工呼吸の年間の新たな実施回
数は3万件程度と推計する。したがって、侵襲・非侵襲合わせた年間の新たな人工呼吸器装着回数は9万回程度と見積もれ
る。説明の結果、人工呼吸器を装着しないケースがあることを考慮し、年間の説明の実施回数は約10万件程度と推計した。
⑦医療技術の成熟度
・学会等における位置づけ
・難易度(専門性等)
【成熟度】「標準的医療説明~インフォームドコンセントの最前線~」が医学書院から2021年に発刊されており、そこには
当初から内保連の「説明と同意委員会」のメンバーであった、各領域の先生がたの協力を得て、内科系のみならず、小児科
系・産婦人科系・放射線治療に至る検査・治療81項目についての標準的医療説明を記載されています。また作年度にはその
内容が、DVDとなり今日の治療指針などと同格に、全国の大学・一般総合病院に約2万部以上が,すでに配布されており、医
療説明の重要性が認識されてきている。【難易度】グリーンブックのおけるICStudyに際し説明の難易度に対して6段階の評
価を行った、即ち: A. 一般臨床医(卒後2~4年)、B. 認定内科医(5年)、C. 各領域専門医(10年)、 D. Subspecialty
の専門医、基本領域の専門医更新者や指導医(15年)、E. 特殊技術を有する専門医(15年)、F. 多職種カンファレンスが
必要 である。呼吸器関連での人工呼吸器装着ではいずれもその85%がC,D,E,Fに属し、また神経領域の装着では100%が
C,D,E,Fに属しており、呼吸器専門医レベル以上の医師が説明を行っている実態であることが確認された。
・施設基準
(技術の専門性
等を踏まえ、必
要と考えられる
要件を、項目毎
に記載するこ
と)
施設の要件
(標榜科、手術件数、検査や手術の体
制等)
人工呼吸を開始しようとする施設 として、わが国では集中治療室(ICU)あるいはHCUが多く、その場合は救急部あるい
は麻酔科が担当することが多い、一方、病棟での開始の場合は、呼吸器科あるいは神経内科担当の場合が多いが、当該科の
担当医師が開始する場合もあるが、その際は下記の人的配置条件を基準とすべきである。
人的配置の要件
(医師、看護師等の職種や人数、専門
性や経験年数等)
呼吸器装着の説明に関しては、医師としては臨床経験5年以上であり、かつ呼吸器専門医、呼吸療法専門医、また看護師
を含む多職種が混在する場合にはケア・リハ学会の呼吸ケア指導士、3学会合同呼吸療法認定士、救急治療専門看護師ある
いは慢性呼吸器疾患認定看護師等が入っていることが望ましい。
その他
(遵守すべきガイドライン等その他の
要件)
参考資料2;標準的医療説明(医学書院)あるいは参考資料3、DVD「今日の診療指針プレミアム」、「より良いインフォー
ムド・コンセント(IC)のために」(内科専門医会発行)、その他、関係学会が作成したガイドラインがある場合はこれに
準じて説明する。
⑧安全性
・副作用等のリスクの内容と頻度
可及的速やかに人工呼吸器が装着されなければならない場合は、本加算における説明時間の条件は外される、また説明を十
分行うことによる直接的副作用等のリスクは特にない。なお説明内容に関して、気胸やNPPV装着時の誤嚥性肺炎等の呼吸器
装着の合併症及び離脱できなかった場合等についての説明を十分行う必要があり(上記「標準的医療説明」はこの点を詳細
に記載)逆にこれらのことを踏まえて、正確に呼吸器装着するかどうかの意思決定の判断が、患者及び家族によってなされ
るようになる。
⑨倫理性・社会的妥当性
(問題点があれば必ず記載)
近年医療訴訟件数が著しく増加しているが、その多くは医療者からの説明の不十分であったことに起因する場合が多いとさ
れる、今回上記「標準的医療説明」成書 の「インフォームドコンセントと法律p18~21および倫理学p26~30」に記載さ
れている通り、患者に説明と同意を過不足なく行うことは、不要な医療訴訟を減らしまた患者の自律的決定権を尊重し、患
者が医療者に対して持つべき権利や信頼を確保する意味から社会的妥当性は極めて高いものと考える
3471