よむ、つかう、まなぶ。
資料5-3 Ⅳ-144、145 フルダラビン[1.7MB] (27 ページ)
出典
| 公開元URL | https://www.mhlw.go.jp/stf/shingi2/0000198856_00044.html |
| 出典情報 | 医療上の必要性の高い未承認薬・適応外薬検討会議(第66回 12/12)《厚生労働省》 |
ページ画像
ダウンロードした画像を利用する際は「出典情報」を明記してください。
低解像度画像をダウンロード
プレーンテキスト
資料テキストはコンピュータによる自動処理で生成されており、完全に資料と一致しない場合があります。
テキストをコピーしてご利用いただく際は資料と付け合わせてご確認ください。
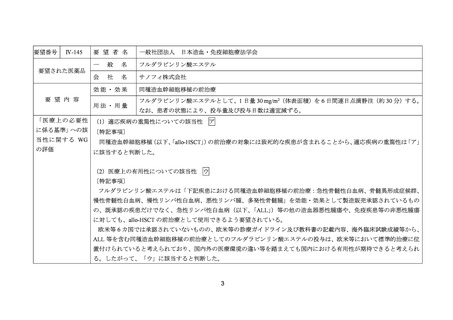
要望番号;IV-144
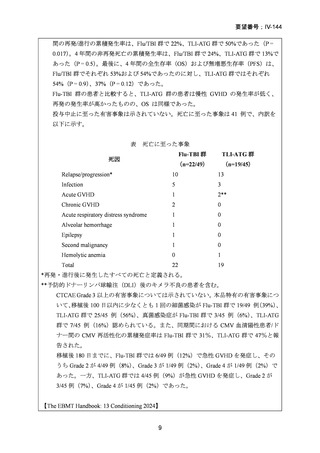
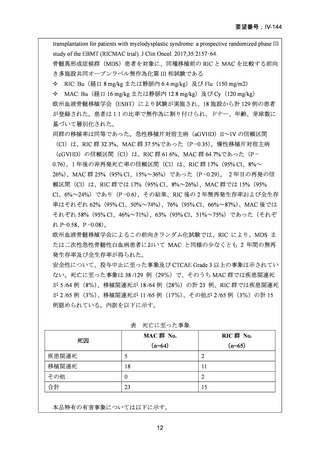
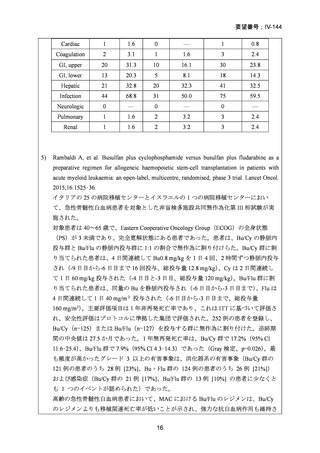
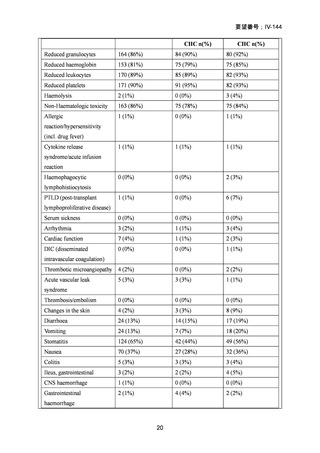
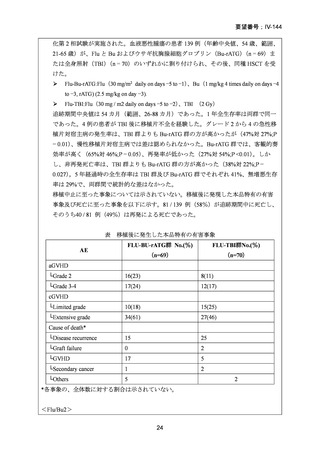
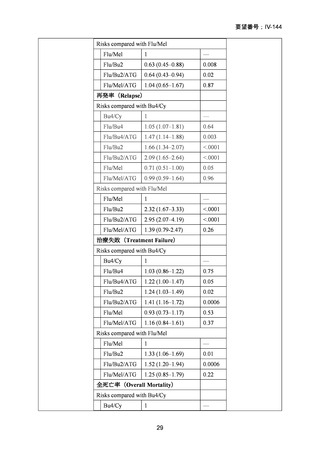
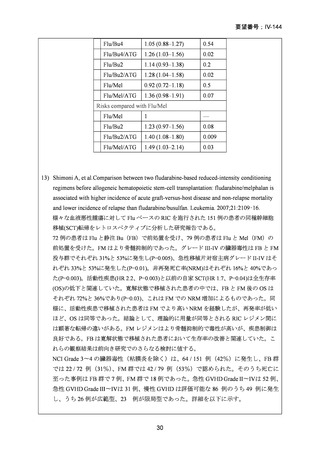
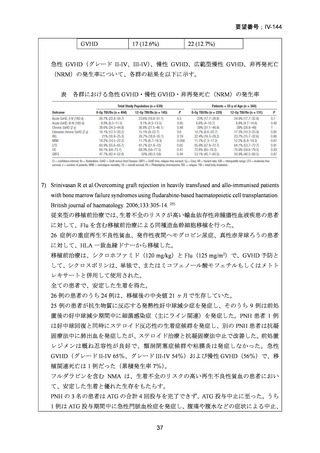
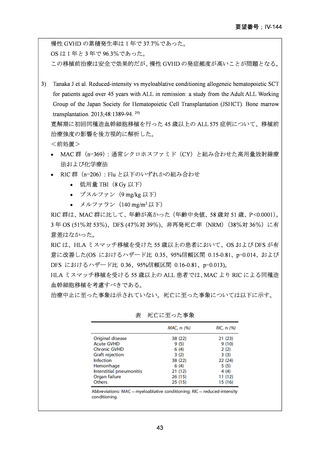
99 例の患者が強度減弱前処置群に、96 例の患者が標準前処置群に割り当てられた。
非再発死亡率の発生率は、強度減弱前処置群と標準前処置群の間で差はなかった(3
年経過時の累積発生率:13% [95% CI 6-21] vs 18% [10-26];HR 0.62 [95% CI 0.30-1.31])
。
再発率(累積発生率 3 年:28% [95%CI 19-38] vs 26% [17-36];HR 1.10 [95% CI 0.631.90])、無病生存期間 (3 年無病生存期間 58% [95% CI 49-70] vs 56% [46-67];HR 0.85
[95% CI 0.55-1.32])、および全生存期間 (3 年全生存期間 61% [95% CI 50-74] vs 58%
[47-70];HR 0.77 [95%CI 0.48-1.25])は群間で有意差はなかった。口腔粘膜炎のグレー
ド 3〜4 は、強度減弱前処置では標準前処置群に比べ少なかった(強度減弱前処置群
の 50 例の患者に対して、標準前処置群の 73 例の患者)
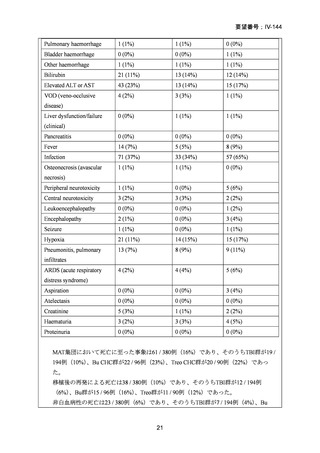
。移植片対宿主病、ビリルビ
ンとクレアチニンの濃度上昇などの他の副作用の頻度は、両群間で有意差はなかっ
た。
強度減弱前処置は、生存転帰に影響を与えることなく、標準的な前処置と比較して、
非再発死亡率の発生率と毒性影響の減少をもたらすため、初回寛解期に移植を受ける
60 歳未満の急性骨髄性白血病患者には優先的に使用され得る。
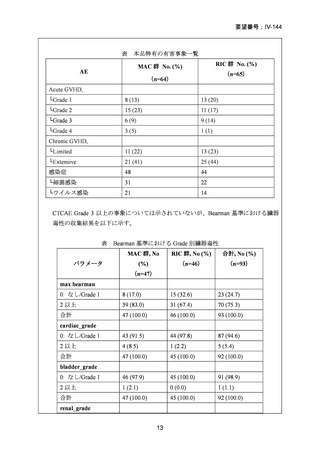
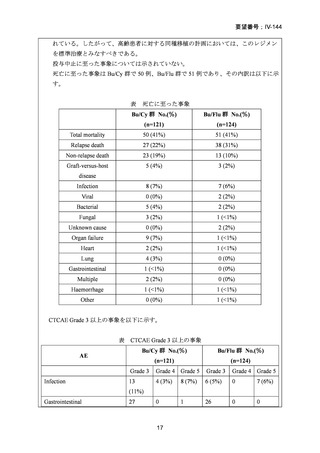
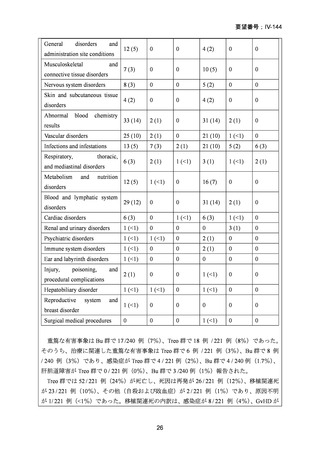
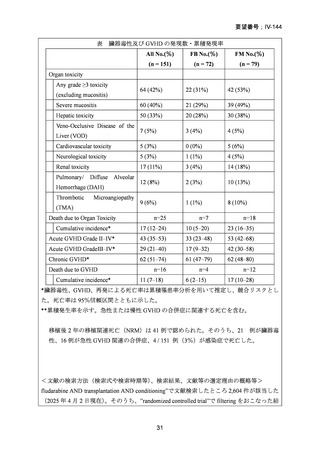
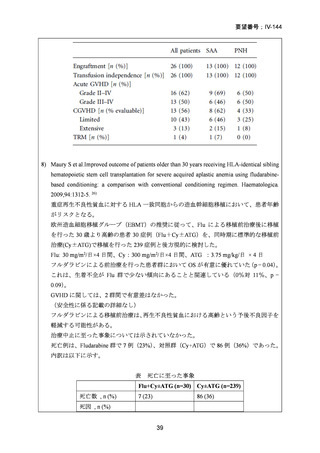
強度減弱前処置群でATL上昇が1 / 94例(1%)
、再発による死亡が1 /94例(1%)
、標準
前治療群でクレアチニンクリアランス障害が1 / 90例(1%)認められ、これらは移植前
に中止となった。標準前治療群を受けた90例中8例は院内にて死亡した。そのうち7例
は治療関連死、1例は移植後に肺炎による呼吸不全を発症し死亡した。CTC Grade 3以上
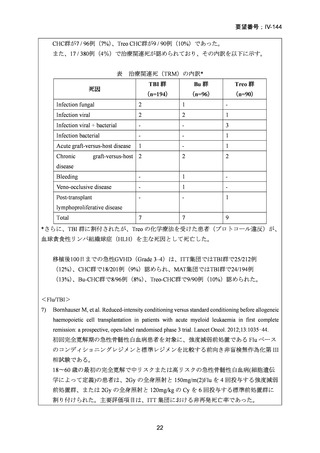
の有害事象については以下に示す。
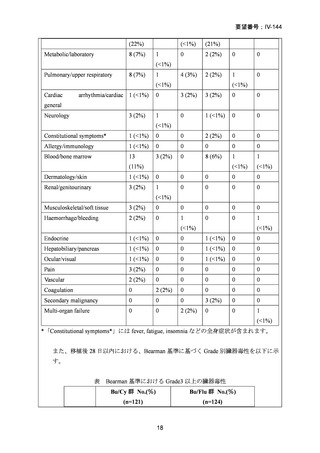
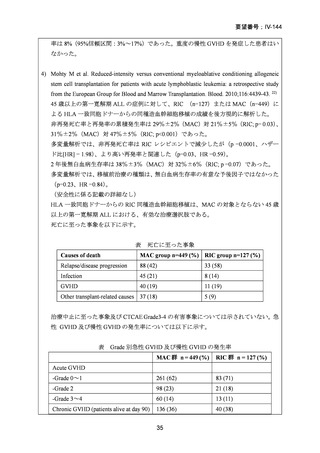
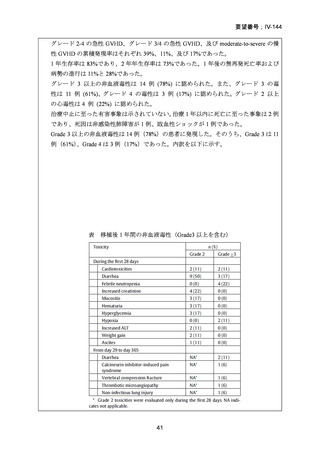
表 CTC Grade 3以上の有害事象
AE
標準前治療群
強度減弱前処置群
No.(%)
No.(%)
(n=88)
(n=94)
CTC Grade
3
55 (63)
38*(41)
4
18 (20)
12*(13)
Increased creatinine 3
2 (2)
0 (0)
concentrations
4
1 (1)
2 (2)
Increased bilirubin 3
9 (10)
3 (3)
concentrations
2 (2)
3 (3)
Oral mucositis
4
*Oral mucositisに関してはn=93で算出している。
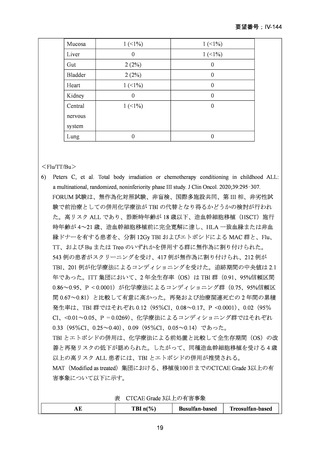
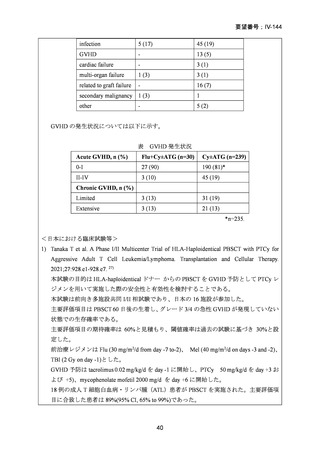
8)
Blaise D, et al. Randomized study of 2 reduced-intensity conditioning strategies for human leukocyte
antigen-matched, related allogeneic peripheral blood stem cell transplantation: prospective clinical
and socioeconomic evaluation. Cancer. 2013;119:602–11.
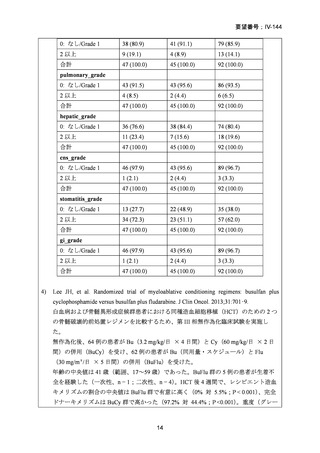
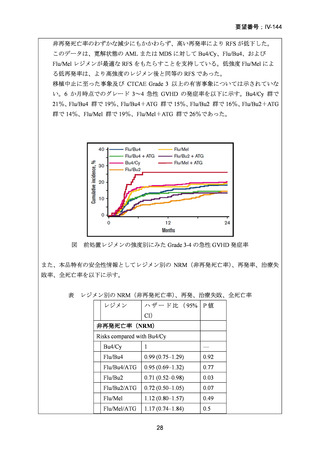
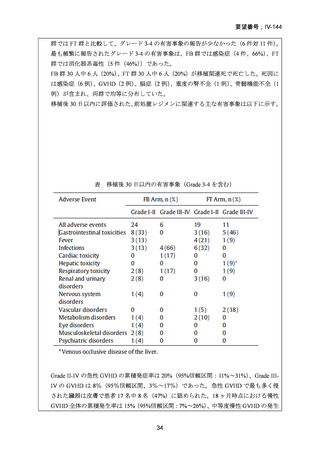
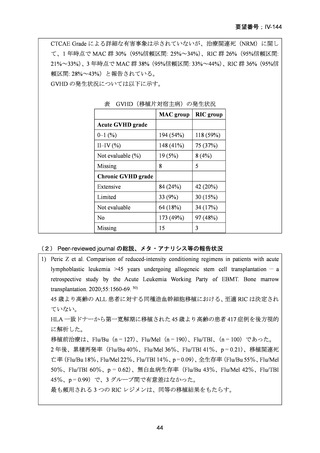
同種造血幹細胞移植前の強度減弱前処置(RIC)の最適な強度を検討するため無作為
23
99 例の患者が強度減弱前処置群に、96 例の患者が標準前処置群に割り当てられた。
非再発死亡率の発生率は、強度減弱前処置群と標準前処置群の間で差はなかった(3
年経過時の累積発生率:13% [95% CI 6-21] vs 18% [10-26];HR 0.62 [95% CI 0.30-1.31])
。
再発率(累積発生率 3 年:28% [95%CI 19-38] vs 26% [17-36];HR 1.10 [95% CI 0.631.90])、無病生存期間 (3 年無病生存期間 58% [95% CI 49-70] vs 56% [46-67];HR 0.85
[95% CI 0.55-1.32])、および全生存期間 (3 年全生存期間 61% [95% CI 50-74] vs 58%
[47-70];HR 0.77 [95%CI 0.48-1.25])は群間で有意差はなかった。口腔粘膜炎のグレー
ド 3〜4 は、強度減弱前処置では標準前処置群に比べ少なかった(強度減弱前処置群
の 50 例の患者に対して、標準前処置群の 73 例の患者)
。移植片対宿主病、ビリルビ
ンとクレアチニンの濃度上昇などの他の副作用の頻度は、両群間で有意差はなかっ
た。
強度減弱前処置は、生存転帰に影響を与えることなく、標準的な前処置と比較して、
非再発死亡率の発生率と毒性影響の減少をもたらすため、初回寛解期に移植を受ける
60 歳未満の急性骨髄性白血病患者には優先的に使用され得る。
強度減弱前処置群でATL上昇が1 / 94例(1%)
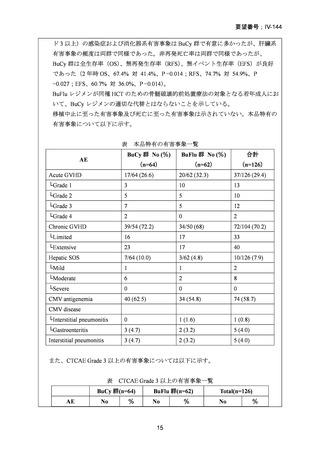
、再発による死亡が1 /94例(1%)
、標準
前治療群でクレアチニンクリアランス障害が1 / 90例(1%)認められ、これらは移植前
に中止となった。標準前治療群を受けた90例中8例は院内にて死亡した。そのうち7例
は治療関連死、1例は移植後に肺炎による呼吸不全を発症し死亡した。CTC Grade 3以上
の有害事象については以下に示す。
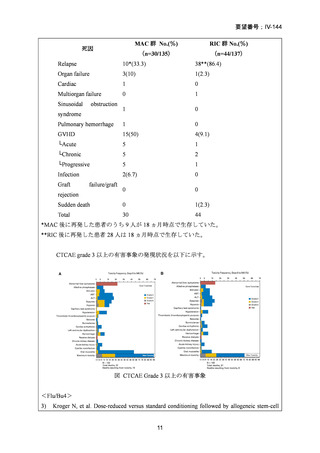
表 CTC Grade 3以上の有害事象
AE
標準前治療群
強度減弱前処置群
No.(%)
No.(%)
(n=88)
(n=94)
CTC Grade
3
55 (63)
38*(41)
4
18 (20)
12*(13)
Increased creatinine 3
2 (2)
0 (0)
concentrations
4
1 (1)
2 (2)
Increased bilirubin 3
9 (10)
3 (3)
concentrations
2 (2)
3 (3)
Oral mucositis
4
*Oral mucositisに関してはn=93で算出している。
8)
Blaise D, et al. Randomized study of 2 reduced-intensity conditioning strategies for human leukocyte
antigen-matched, related allogeneic peripheral blood stem cell transplantation: prospective clinical
and socioeconomic evaluation. Cancer. 2013;119:602–11.
同種造血幹細胞移植前の強度減弱前処置(RIC)の最適な強度を検討するため無作為
23