よむ、つかう、まなぶ。
福祉用具サービス提供における適切なPDCAの実現に向けた手引き (41 ページ)
出典
| 公開元URL | |
| 出典情報 | 福祉用具サービス提供における適切なPDCAの実現に向けた手引き(7/10)《厚生労働省》 |
ページ画像
ダウンロードした画像を利用する際は「出典情報」を明記してください。
低解像度画像をダウンロード
プレーンテキスト
資料テキストはコンピュータによる自動処理で生成されており、完全に資料と一致しない場合があります。
テキストをコピーしてご利用いただく際は資料と付け合わせてご確認ください。
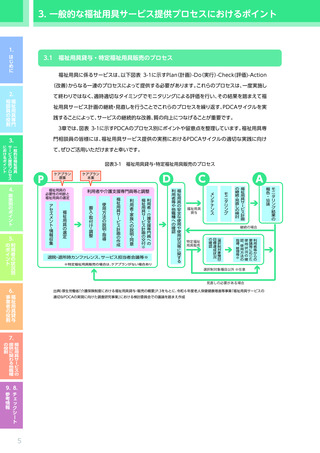
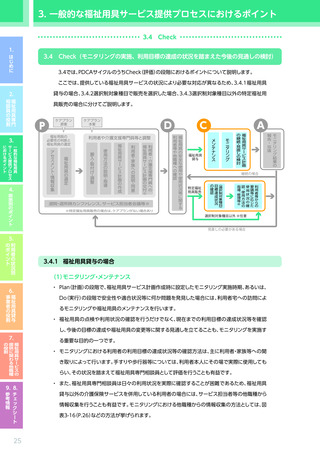
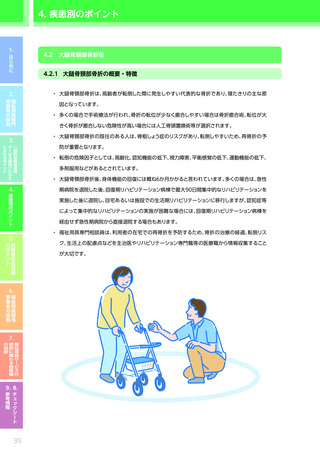
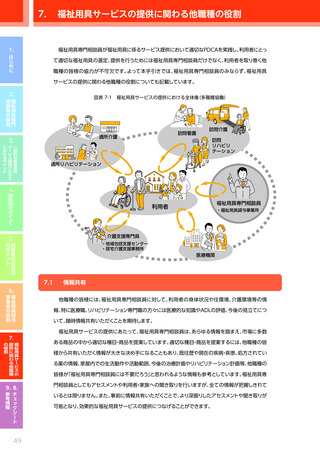
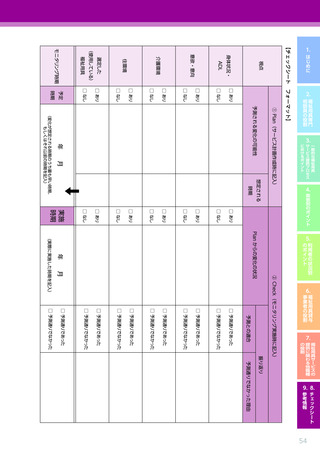
4.3.2 心疾患のある利用者に対する適切な PDCA の実践のためのポイント
【4 つの疾患に共通のポイント】
視点
確認すべき事項
意欲・
身体状況・ ADL
意向
※モニタリング時には福祉用具サービス計画作成時からの“変化”を把握すること
・ ADL/IADLの状態
(している動作、
していない動作、できる動作、できない動作、できると思われる
動作、それらの維持・改善の見込みなど)
・ 医師からの指示・指導の有無、指導の内容
(日常生活での制限の有無、日常生活での留意事項、判
断の目安に関する説明など)
・ 日常的な活動や活動の状況、運動・活動を妨げる要因
・ 医療機関等への受診の状況
(受診先の名称・場所、頻度、回数、通院方法、受診を妨げる要因の有
介護環境
無、受診の際の同行者の有無、必要性など)
・ 関係する専門職・サービス事業者間での情報共有の方法、情報共有が求められる内容、情報共有
のタイミング
・ 日常的な療養の状況及び支援の体制(本人を含む状況の把握体制、療養の内容、支援の必要性、
支援者は誰かなど)
・ リハビリテーションの実施状況(機能訓練だけでなく生活行為を高める取り組みを含む)
住環境
・ 自宅内外での本人の生活習慣(よくいる場所、動線、日課など)
・ 自宅の間取り(部屋の配置、階段・段差の有無、外構の状況など)
・ 自宅内の動線(日常的に過ごす場所、寝室と居室の移動、居室とトイレ・洗面所の移動など)
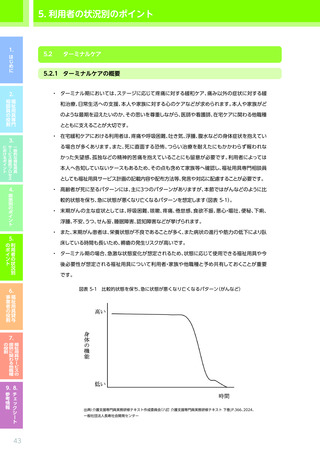
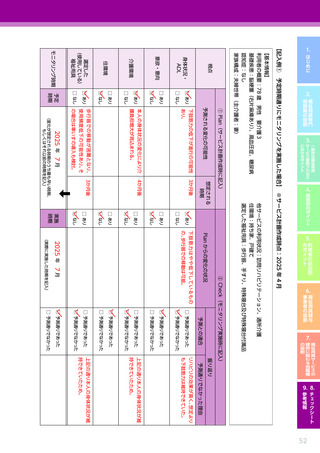
【心疾患の場合に特徴的なポイント】
視点
確認すべき事項
※モニタリング時には福祉用具サービス計画作成時からの“変化”を把握すること
・ 疾患発症前のADL/IADLの状態 ※アセスメント時
身体状況・ ADL
・ 術式や病院での経過、
現在の症状
(浮腫、
呼吸状態、
血色等) ※アセスメント時
・ 腎疾患や糖尿病
(糖尿病性腎症)
などの併存疾患の有無、
程度、
治療の内容、
通院・服薬の状況
・ 心疾患の起因となっている生活習慣病の有無、
心疾患への影響の程度、
治療の内容、
服薬の状況
・ 全般的な心身機能の低下の程度、
改善可能性
・ 活動量や安静の必要性に関する医師からの指示・指導の有無、
指導の内容
(活動制限、
安静の指示、
判断の目
安など)
・ リハビリテーションに関する医師からの指示・指導の有無、指導の内容
(必要性、指示・指導の内
容、留意事項など)
・ 疾患に対して本人・家族等が感じている不安
(不安の内容、
程度など) ※アセスメント時
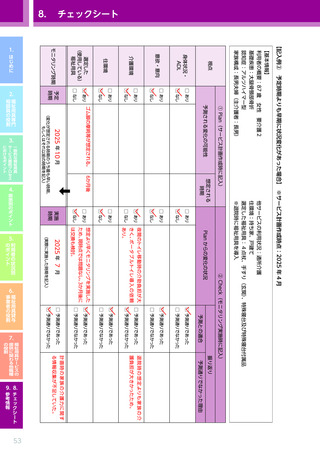
意欲・意向
・ 今後の治療に関する本人・家族等の意向 ※アセスメント時
・ 疾患発症前の社会的活動の内容、
程度
・ 疾患発症後
(現在)
の日常生活における外出の頻度・手段、
目的、
交流相手など
・ 疾患発症後
(現在)
の日常生活における地域・社会
(家庭外)
に対する本人の認識
(疾患発症前と比較して縮小
した事項の有無、
あきらめ・がまんの状況など) ※アセスメント時
・ リハビリテーションの必要性に対する本人・家族等の理解度
介護
環境
・ リハビリテーションに対する本人・家族等の意向
・(他の職種やサービス事業者からの報告に基づく)
サービス利用中の本人の状況
・ 日常的なリハビリテーションにおける家族等の支援の有無とその状況
・ 室内の状況
(温湿度環境、
家具や物の配置、
照度など)
※寝室、
居室、
トイレ、
洗面所など各々
住環境
・ 自宅内で負荷がかかる行動や環境の有無及び対応状況
(段差・階段、
洗濯行為におけるうつむいたり持ち上
げたりする動作など)
・ 自宅における入浴の状況
(浴室の環境、
入浴の方法
(半身浴・シャワー浴など)
、
頻度、
タイミング、
時間、
入浴
時の際の支援の必要性、
支援者の有無、
支援者がいる場合それは誰か)
※下線・太字は特に心疾患の場合に重視して確認すべき事項
38
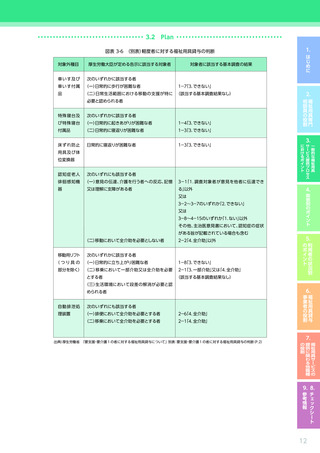
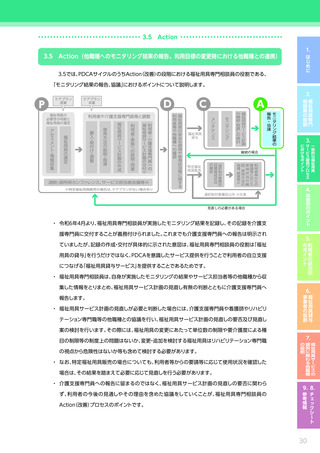
【4 つの疾患に共通のポイント】
視点
確認すべき事項
意欲・
身体状況・ ADL
意向
※モニタリング時には福祉用具サービス計画作成時からの“変化”を把握すること
・ ADL/IADLの状態
(している動作、
していない動作、できる動作、できない動作、できると思われる
動作、それらの維持・改善の見込みなど)
・ 医師からの指示・指導の有無、指導の内容
(日常生活での制限の有無、日常生活での留意事項、判
断の目安に関する説明など)
・ 日常的な活動や活動の状況、運動・活動を妨げる要因
・ 医療機関等への受診の状況
(受診先の名称・場所、頻度、回数、通院方法、受診を妨げる要因の有
介護環境
無、受診の際の同行者の有無、必要性など)
・ 関係する専門職・サービス事業者間での情報共有の方法、情報共有が求められる内容、情報共有
のタイミング
・ 日常的な療養の状況及び支援の体制(本人を含む状況の把握体制、療養の内容、支援の必要性、
支援者は誰かなど)
・ リハビリテーションの実施状況(機能訓練だけでなく生活行為を高める取り組みを含む)
住環境
・ 自宅内外での本人の生活習慣(よくいる場所、動線、日課など)
・ 自宅の間取り(部屋の配置、階段・段差の有無、外構の状況など)
・ 自宅内の動線(日常的に過ごす場所、寝室と居室の移動、居室とトイレ・洗面所の移動など)
【心疾患の場合に特徴的なポイント】
視点
確認すべき事項
※モニタリング時には福祉用具サービス計画作成時からの“変化”を把握すること
・ 疾患発症前のADL/IADLの状態 ※アセスメント時
身体状況・ ADL
・ 術式や病院での経過、
現在の症状
(浮腫、
呼吸状態、
血色等) ※アセスメント時
・ 腎疾患や糖尿病
(糖尿病性腎症)
などの併存疾患の有無、
程度、
治療の内容、
通院・服薬の状況
・ 心疾患の起因となっている生活習慣病の有無、
心疾患への影響の程度、
治療の内容、
服薬の状況
・ 全般的な心身機能の低下の程度、
改善可能性
・ 活動量や安静の必要性に関する医師からの指示・指導の有無、
指導の内容
(活動制限、
安静の指示、
判断の目
安など)
・ リハビリテーションに関する医師からの指示・指導の有無、指導の内容
(必要性、指示・指導の内
容、留意事項など)
・ 疾患に対して本人・家族等が感じている不安
(不安の内容、
程度など) ※アセスメント時
意欲・意向
・ 今後の治療に関する本人・家族等の意向 ※アセスメント時
・ 疾患発症前の社会的活動の内容、
程度
・ 疾患発症後
(現在)
の日常生活における外出の頻度・手段、
目的、
交流相手など
・ 疾患発症後
(現在)
の日常生活における地域・社会
(家庭外)
に対する本人の認識
(疾患発症前と比較して縮小
した事項の有無、
あきらめ・がまんの状況など) ※アセスメント時
・ リハビリテーションの必要性に対する本人・家族等の理解度
介護
環境
・ リハビリテーションに対する本人・家族等の意向
・(他の職種やサービス事業者からの報告に基づく)
サービス利用中の本人の状況
・ 日常的なリハビリテーションにおける家族等の支援の有無とその状況
・ 室内の状況
(温湿度環境、
家具や物の配置、
照度など)
※寝室、
居室、
トイレ、
洗面所など各々
住環境
・ 自宅内で負荷がかかる行動や環境の有無及び対応状況
(段差・階段、
洗濯行為におけるうつむいたり持ち上
げたりする動作など)
・ 自宅における入浴の状況
(浴室の環境、
入浴の方法
(半身浴・シャワー浴など)
、
頻度、
タイミング、
時間、
入浴
時の際の支援の必要性、
支援者の有無、
支援者がいる場合それは誰か)
※下線・太字は特に心疾患の場合に重視して確認すべき事項
38