よむ、つかう、まなぶ。
08参考資料1 ヒトパピローマウイルス(HPV)ワクチンファクトシート追補版 (25 ページ)
出典
| 公開元URL | https://www.mhlw.go.jp/stf/newpage_63875.html |
| 出典情報 | 厚生科学審議会 予防接種・ワクチン分科会 予防接種基本方針部会 ワクチン評価に関する小委員会(第31回 9/25)《厚生労働省》 |
ページ画像
ダウンロードした画像を利用する際は「出典情報」を明記してください。
低解像度画像をダウンロード
プレーンテキスト
資料テキストはコンピュータによる自動処理で生成されており、完全に資料と一致しない場合があります。
テキストをコピーしてご利用いただく際は資料と付け合わせてご確認ください。
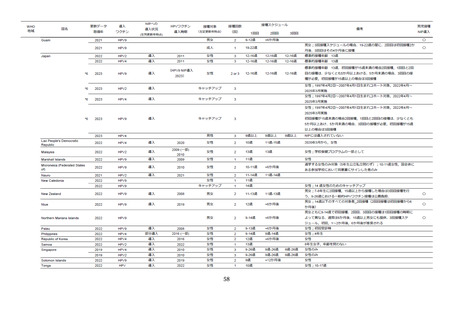
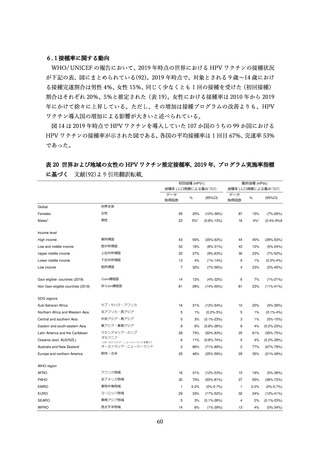
HPV
16 型
HPV
18 型
HPV
31 型
HPV
33 型
HPV
45 型
HPV
52 型
HPV
58 型
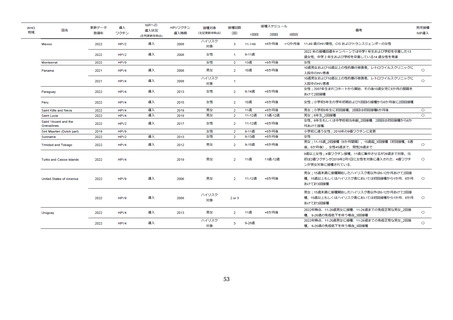
569
8628.9
100.0
529
6979.8
100.0
329
3522.6
100.0
567
2822.8
100.0
531
2153.7
99.8
345
882.7
99.7
564
2221.2
100.0
522
1891.6
100.0
340
753.9
99.7
567
1198.7
100.0
534
980.4
100.0
354
466.8
99.7
570
907.0
100.0
534
714.4
99.8
368
272.2
99.5
568
1037.8
100.0
533
932.9
100.0
337
419.6
99.7
566
1567.7
100.0
531
1286.7
100.0
332
590.5
100.0
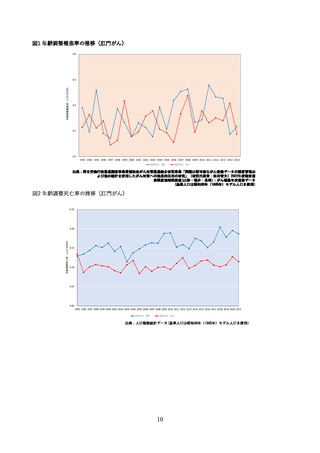
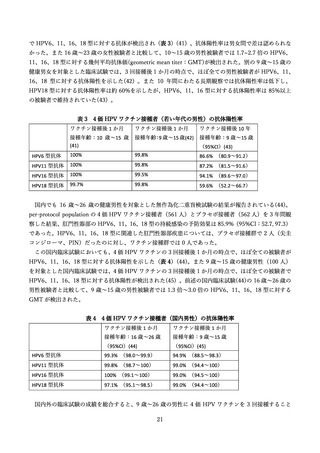
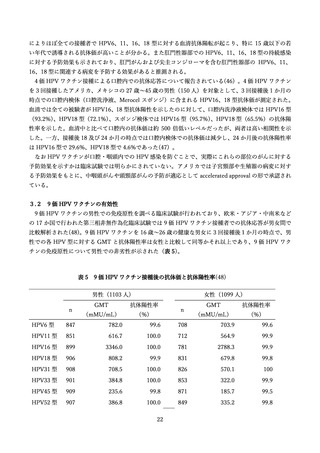
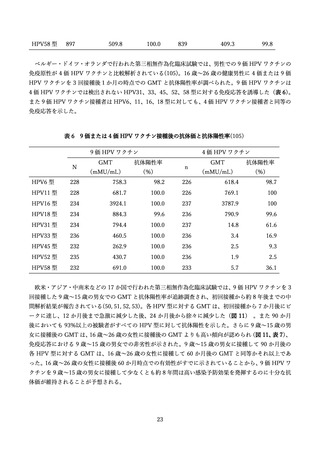
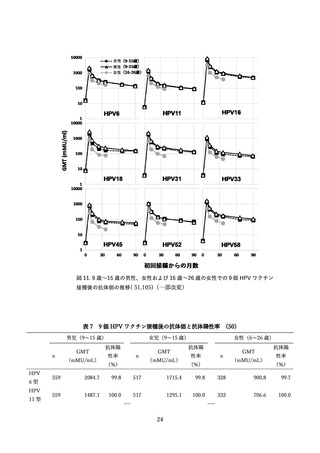
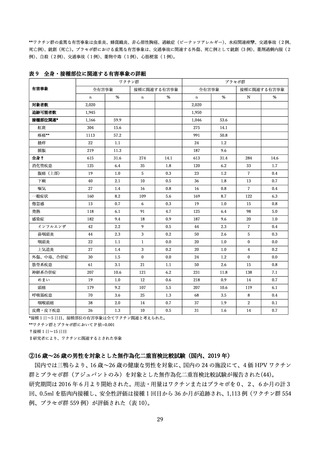
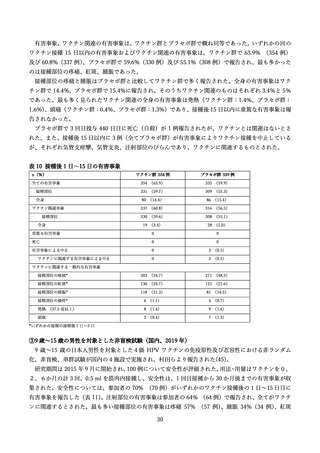
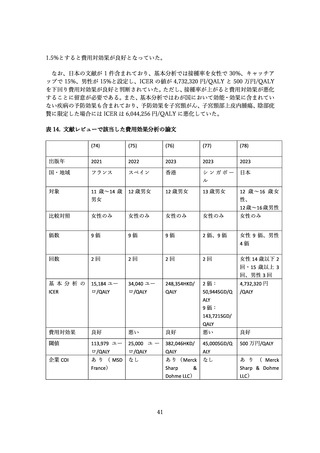
この臨床試験では 9 歳~15 歳の男性(301 人)を被験者として、9 価 HPV ワクチンの予防効果も評価
されており、上記の予想を支持する結果が得られている(52) 。初回接種から約 8 年後の時点で、ワクチ
ンに含まれる HPV 型に起因する生殖器の尖圭コンジローマおよび PIN は観察されていない。またワク
チンに含まれる HPV 型による持続感染(6 か月間隔で同じ型の HPV DNA が検出)の発生率は 37.3
(95%CI:7.7, 109.1)/10,000 人年であり、これは、男性および女性を対象とした 4 価 HPV ワクチンお
よび女性を対象とした 9 価 HPV ワクチンの臨床試験結果から期待される範囲内であった。これに対し、
ワクチンに含まれない型(HPV35、39、51、56、59 型)による持続感染の発生率は 270.7(95%CI:165.3,
418.0)/10,000 人年であり、9 価 HPV ワクチンによる型特異的な感染予防効果が示唆された。これらの
結果から、9 価 HPV ワクチンを 9 歳~15 歳の男性に接種した場合、少なくとも約 8 年は感染予防効果
が持続すると考えられる。
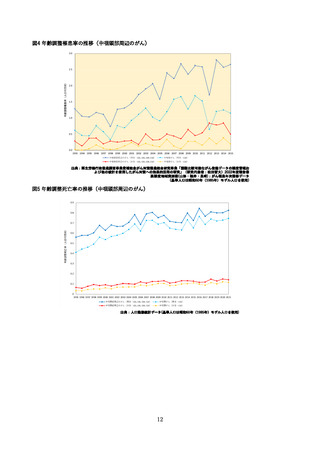
3.3 男性接種のインパクト
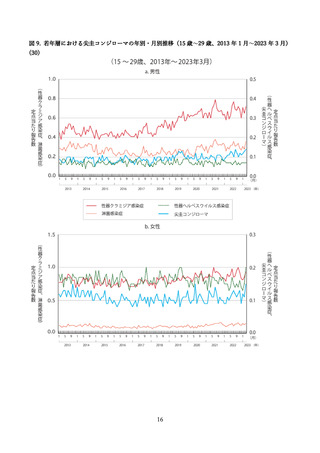
若年男性における HPV ワクチン導入後6年の時点での HPV 感染率の変化が、アメリカから報告され
ている(54) 。14 歳~26 歳の男性(男性、女性、もしくは両方との性的接触あり)を対象に、2013 年~
2014 年に 400 人、2016 年~2017 年に 347 人が試験に組み込まれ、陰茎、陰嚢、肛門の HPV 感染が調
査された。4 価 HPV ワクチンの接種歴を持つ男性の割合は、2013/2014 年から 2016/2017 年にかけて
23%から 44%に増加し、ワクチン型(HPV6、11、16、18 型)の感染は全ての男性被験者で 31%(Odds
Ratio[OR]:0.62, 95%CI:0.44, 0.88)
、ワクチン非接種の男性被験者で 36%(OR:0.56, 95%CI:0.34,
0.86)減少した。一方、ワクチン接種を受けた男性被験者においても 21%減少したが、有意差は無かっ
た。これらの結果は、男性での HPV ワクチン接種の有効性と集団免疫効果を示している。
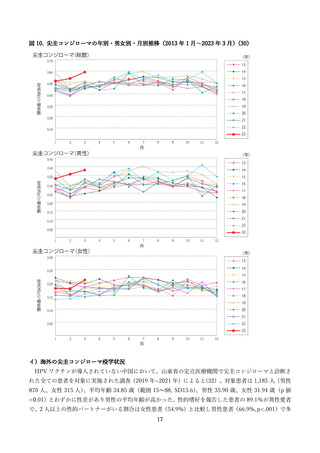
オーストラリアでは 2007 年から女性に対する HPV ワクチン接種が実施され、2013 年には若い男性も
含めた性的区別のない(gender-neutral)接種プログラムが開始された。三つの期間(ワクチン導入前、女
性のみの接種期間、男女双方への接種期間)を比較することで、尖圭コンジローマに対するワクチン効果
が検討されている(55) 。2004 年~2018 年のオーストラリア国内サーベイランスデータ(男性:121,038
人、女性:116,341 人)が解析され、ワクチン接種プログラム導入前と比べて、導入後の全期間において
尖圭コンジローマの診断は、全ての女性で 58%(Prevalence Ratio [PR]:0.42、95%信頼区間:0.40~
25
16 型
HPV
18 型
HPV
31 型
HPV
33 型
HPV
45 型
HPV
52 型
HPV
58 型
569
8628.9
100.0
529
6979.8
100.0
329
3522.6
100.0
567
2822.8
100.0
531
2153.7
99.8
345
882.7
99.7
564
2221.2
100.0
522
1891.6
100.0
340
753.9
99.7
567
1198.7
100.0
534
980.4
100.0
354
466.8
99.7
570
907.0
100.0
534
714.4
99.8
368
272.2
99.5
568
1037.8
100.0
533
932.9
100.0
337
419.6
99.7
566
1567.7
100.0
531
1286.7
100.0
332
590.5
100.0
この臨床試験では 9 歳~15 歳の男性(301 人)を被験者として、9 価 HPV ワクチンの予防効果も評価
されており、上記の予想を支持する結果が得られている(52) 。初回接種から約 8 年後の時点で、ワクチ
ンに含まれる HPV 型に起因する生殖器の尖圭コンジローマおよび PIN は観察されていない。またワク
チンに含まれる HPV 型による持続感染(6 か月間隔で同じ型の HPV DNA が検出)の発生率は 37.3
(95%CI:7.7, 109.1)/10,000 人年であり、これは、男性および女性を対象とした 4 価 HPV ワクチンお
よび女性を対象とした 9 価 HPV ワクチンの臨床試験結果から期待される範囲内であった。これに対し、
ワクチンに含まれない型(HPV35、39、51、56、59 型)による持続感染の発生率は 270.7(95%CI:165.3,
418.0)/10,000 人年であり、9 価 HPV ワクチンによる型特異的な感染予防効果が示唆された。これらの
結果から、9 価 HPV ワクチンを 9 歳~15 歳の男性に接種した場合、少なくとも約 8 年は感染予防効果
が持続すると考えられる。
3.3 男性接種のインパクト
若年男性における HPV ワクチン導入後6年の時点での HPV 感染率の変化が、アメリカから報告され
ている(54) 。14 歳~26 歳の男性(男性、女性、もしくは両方との性的接触あり)を対象に、2013 年~
2014 年に 400 人、2016 年~2017 年に 347 人が試験に組み込まれ、陰茎、陰嚢、肛門の HPV 感染が調
査された。4 価 HPV ワクチンの接種歴を持つ男性の割合は、2013/2014 年から 2016/2017 年にかけて
23%から 44%に増加し、ワクチン型(HPV6、11、16、18 型)の感染は全ての男性被験者で 31%(Odds
Ratio[OR]:0.62, 95%CI:0.44, 0.88)
、ワクチン非接種の男性被験者で 36%(OR:0.56, 95%CI:0.34,
0.86)減少した。一方、ワクチン接種を受けた男性被験者においても 21%減少したが、有意差は無かっ
た。これらの結果は、男性での HPV ワクチン接種の有効性と集団免疫効果を示している。
オーストラリアでは 2007 年から女性に対する HPV ワクチン接種が実施され、2013 年には若い男性も
含めた性的区別のない(gender-neutral)接種プログラムが開始された。三つの期間(ワクチン導入前、女
性のみの接種期間、男女双方への接種期間)を比較することで、尖圭コンジローマに対するワクチン効果
が検討されている(55) 。2004 年~2018 年のオーストラリア国内サーベイランスデータ(男性:121,038
人、女性:116,341 人)が解析され、ワクチン接種プログラム導入前と比べて、導入後の全期間において
尖圭コンジローマの診断は、全ての女性で 58%(Prevalence Ratio [PR]:0.42、95%信頼区間:0.40~
25