よむ、つかう、まなぶ。
【参考資料2-2】抗微生物薬適正使用の手引き 第四版(案)医科・入院編 (25 ページ)
出典
| 公開元URL | https://www.mhlw.go.jp/stf/newpage_64503.html |
| 出典情報 | 厚生科学審議会 感染症部会(第99回 10/21)《厚生労働省》 |
ページ画像
ダウンロードした画像を利用する際は「出典情報」を明記してください。
低解像度画像をダウンロード
プレーンテキスト
資料テキストはコンピュータによる自動処理で生成されており、完全に資料と一致しない場合があります。
テキストをコピーしてご利用いただく際は資料と付け合わせてご確認ください。
抗微生物薬適正使用の手引き
第四版
医科・入院編
1
(iv) 培養結果の解釈
2
【要旨】
3
培養結果=真の原因微生物とは限らない。
4
検出された微生物の種類だけでなく、その微生物が検出された培養検体の種類
にも注目する。
5
6
尿培養で黄色ブドウ球菌が検出された場合は、UTI の可能性は低く、血流感染症
の可能性を検討すべきである
7
8
コンタミネーション(汚染菌)となりやすい細菌が血液培養から検出された場
9
合、2 セット中 1 セットから検出された場合はコンタミネーションの可能性が高
10
く、2 セット中 2 セットとも検出された場合は真の原因菌と考える。
11
12
①
培養結果の解釈
13
培養から検出される菌は、検体によっては定着菌(保菌)の可能性があり、必ず
14
しも培養で検出された菌=治療対象とはならない。この原則は、後述する「入院患
15
者の感染症で問題となる微生物」においても当てはまり、たとえ薬剤耐性菌が検出
16
されても定着菌であれば、治療対象とする必要はない。臨床所見やグラム染色所見
17
等を合わせて、真の原因菌かどうか常に検討すべきである。
18
病院内での肺炎をきたす微生物は薬剤耐性グラム陰性桿菌や黄色ブドウ球菌が多
19
い。呼吸器検体から表皮ブドウ球菌やカンジダ、腸球菌が培養されたとしても通常
20
は原因菌とは考えない。病院内での UTI は薬剤耐性グラム陰性桿菌や腸球菌が多い。
21
カンジダや黄色ブドウ球菌、表皮ブドウ球菌は通常原因菌とは考えない。ただし、
22
尿培養から黄色ブドウ球菌が検出された場合、約 27%で血流感染を合併するため、
23
発熱や炎症反応の上昇があれば血液培養も採取すべきである 25。
24
25
26
27
②
血液培養検査の結果
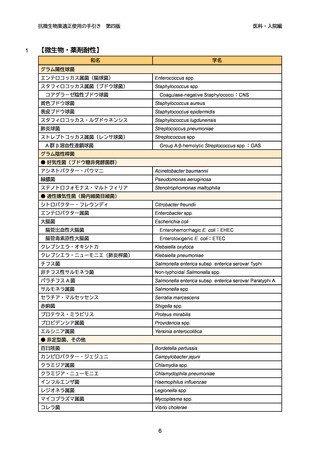
血液培養から検出された菌のうち、真の原因菌かコンタミネーションかは菌種に
よって判断が異なる。
28
肺炎球菌や A 群 β 溶血性連鎖球菌、黄色ブドウ球菌、グラム陰性桿菌、カンジダ
29
等は 1 セットでも検出されたら真の原因菌と考える。一方で、コアグラーゼ陰性ブ
30
ド ウ 球 菌 (Coagulase-negative
31
Propionibacterium)spp.、コリネバクテリウム属菌、バチルス属菌等が 1 セットのみ
32
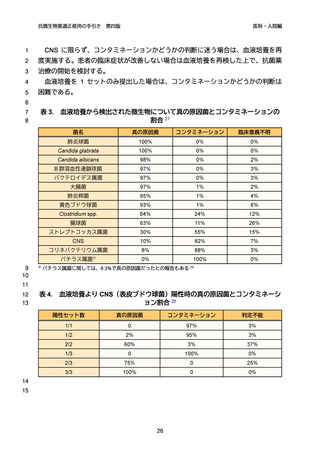
検出された場合は汚染菌の可能性を考える(表 3、表 4)。ただし、これらの菌種で
33
も 2 セット以上で検出されたら真の原因菌として治療することを検討すべきである
34
26。
Staphylococci:CNS) 、Cutibacterium( 旧
25
第四版
医科・入院編
1
(iv) 培養結果の解釈
2
【要旨】
3
培養結果=真の原因微生物とは限らない。
4
検出された微生物の種類だけでなく、その微生物が検出された培養検体の種類
にも注目する。
5
6
尿培養で黄色ブドウ球菌が検出された場合は、UTI の可能性は低く、血流感染症
の可能性を検討すべきである
7
8
コンタミネーション(汚染菌)となりやすい細菌が血液培養から検出された場
9
合、2 セット中 1 セットから検出された場合はコンタミネーションの可能性が高
10
く、2 セット中 2 セットとも検出された場合は真の原因菌と考える。
11
12
①
培養結果の解釈
13
培養から検出される菌は、検体によっては定着菌(保菌)の可能性があり、必ず
14
しも培養で検出された菌=治療対象とはならない。この原則は、後述する「入院患
15
者の感染症で問題となる微生物」においても当てはまり、たとえ薬剤耐性菌が検出
16
されても定着菌であれば、治療対象とする必要はない。臨床所見やグラム染色所見
17
等を合わせて、真の原因菌かどうか常に検討すべきである。
18
病院内での肺炎をきたす微生物は薬剤耐性グラム陰性桿菌や黄色ブドウ球菌が多
19
い。呼吸器検体から表皮ブドウ球菌やカンジダ、腸球菌が培養されたとしても通常
20
は原因菌とは考えない。病院内での UTI は薬剤耐性グラム陰性桿菌や腸球菌が多い。
21
カンジダや黄色ブドウ球菌、表皮ブドウ球菌は通常原因菌とは考えない。ただし、
22
尿培養から黄色ブドウ球菌が検出された場合、約 27%で血流感染を合併するため、
23
発熱や炎症反応の上昇があれば血液培養も採取すべきである 25。
24
25
26
27
②
血液培養検査の結果
血液培養から検出された菌のうち、真の原因菌かコンタミネーションかは菌種に
よって判断が異なる。
28
肺炎球菌や A 群 β 溶血性連鎖球菌、黄色ブドウ球菌、グラム陰性桿菌、カンジダ
29
等は 1 セットでも検出されたら真の原因菌と考える。一方で、コアグラーゼ陰性ブ
30
ド ウ 球 菌 (Coagulase-negative
31
Propionibacterium)spp.、コリネバクテリウム属菌、バチルス属菌等が 1 セットのみ
32
検出された場合は汚染菌の可能性を考える(表 3、表 4)。ただし、これらの菌種で
33
も 2 セット以上で検出されたら真の原因菌として治療することを検討すべきである
34
26。
Staphylococci:CNS) 、Cutibacterium( 旧
25