よむ、つかう、まなぶ。
【参考資料2-2】抗微生物薬適正使用の手引き 第四版(案)医科・入院編 (24 ページ)
出典
| 公開元URL | https://www.mhlw.go.jp/stf/newpage_64503.html |
| 出典情報 | 厚生科学審議会 感染症部会(第99回 10/21)《厚生労働省》 |
ページ画像
ダウンロードした画像を利用する際は「出典情報」を明記してください。
低解像度画像をダウンロード
プレーンテキスト
資料テキストはコンピュータによる自動処理で生成されており、完全に資料と一致しない場合があります。
テキストをコピーしてご利用いただく際は資料と付け合わせてご確認ください。
抗微生物薬適正使用の手引き
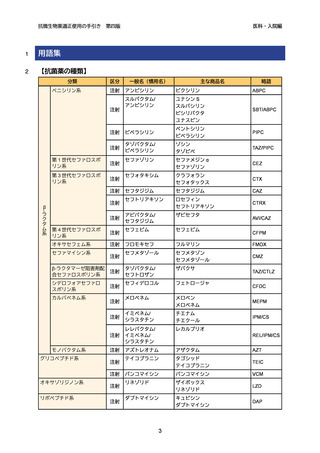
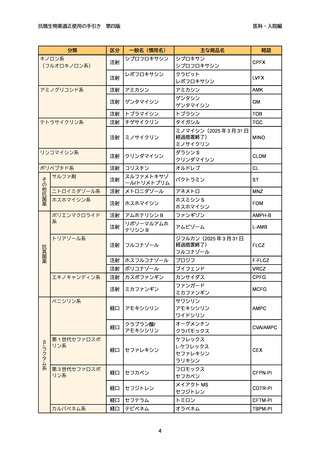
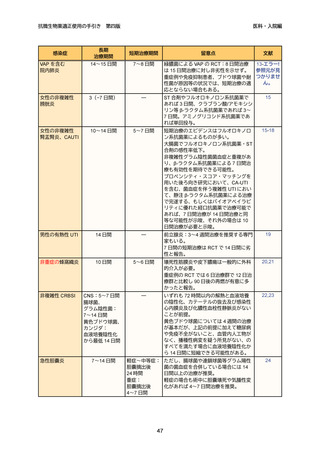
表 2.
1
第四版
院内での頻度の高い感染症で問題となる代表的な原因微生物
感染症
想定される主な原因微生物
BSI
➢
表皮ブドウ球菌、黄色ブドウ球菌、グラム陰性桿菌、カンジダ
UTI
➢
大腸菌、緑膿菌、腸球菌(Enterococcus faecalis 等)、肺炎桿菌
(Klebsiella pneumoniae)
※尿培養で黄色ブドウ球菌が検出された場合、UTI ではなく菌血症が
先行している可能性も考える
肺炎(VAP を含む)
➢
緑膿菌、黄色ブドウ球菌、Enterobacter cloacae、肺炎桿菌、口腔内常
在菌
➢
表層:黄色ブドウ球菌(メチシリン感受性黄色ブドウ球菌[MSSA]
、
メチシリン耐性黄色ブドウ球菌[MRSA])
、表皮ブドウ球菌
深部:腸球菌(Enterococcus faecalis 等)
、黄色ブドウ球菌、
グラム陰性桿菌
体腔臓器:グラム陰性桿菌、嫌気性菌、腸球菌、カンジダ
創部感染症
➢
➢
2
3
医科・入院編
JANIS 2023 年 1 月〜12 月公開情報参照
4
患者が極めて重症であれば、想定されるすべての微生物をカバーして、培養結果
5
が判明した後に狭域の抗菌薬に de-escalation する。重症患者では、抗菌薬の速やか
6
な投与が重要であり 22、「Surviving Sepsis Campaign Guidelines 2021」では、敗血
7
症性ショックの場合には適切な培養を採取して 1 時間以内の投与が推奨されている
8
16。
9
一方で、発熱はしているが重症でなければ、必ずしも経験的治療から広域抗菌薬
10
を選択する必要はない。その場合は培養を採取した上で、抗菌薬を投与せずに経過
11
観察したり、狭域の抗菌薬で治療を開始して、後日判明する培養結果等を参考に抗
12
菌薬を変更するという戦略を取ってもよい 23。経験的治療の選択については、薬剤
13
耐性菌の頻度等、地域・施設間の差が大きい。このため、病院の AST の推奨する院
14
内ガイドライン等のある場合はそれを参照する。
15
最後に、抗菌薬を開始する時には、抗菌薬の種類だけでなく、適切な量を適切な
16
投与間隔で、適切なタイミングで投与することが重要である。いずれかが不適切だ
17
と感染症の治癒の問題ばかりではなく、副作用・耐性菌のリスクが上昇するため、
18
これらを遵守することが患者のアウトカム改善の視点でも重要といえる 24。
19
20
腎機能に応じた投与計画をもとに、病棟薬剤師や AST から疑義照会があった場合
には、それをオーダーに反映する必要がある。
21
24
表 2.
1
第四版
院内での頻度の高い感染症で問題となる代表的な原因微生物
感染症
想定される主な原因微生物
BSI
➢
表皮ブドウ球菌、黄色ブドウ球菌、グラム陰性桿菌、カンジダ
UTI
➢
大腸菌、緑膿菌、腸球菌(Enterococcus faecalis 等)、肺炎桿菌
(Klebsiella pneumoniae)
※尿培養で黄色ブドウ球菌が検出された場合、UTI ではなく菌血症が
先行している可能性も考える
肺炎(VAP を含む)
➢
緑膿菌、黄色ブドウ球菌、Enterobacter cloacae、肺炎桿菌、口腔内常
在菌
➢
表層:黄色ブドウ球菌(メチシリン感受性黄色ブドウ球菌[MSSA]
、
メチシリン耐性黄色ブドウ球菌[MRSA])
、表皮ブドウ球菌
深部:腸球菌(Enterococcus faecalis 等)
、黄色ブドウ球菌、
グラム陰性桿菌
体腔臓器:グラム陰性桿菌、嫌気性菌、腸球菌、カンジダ
創部感染症
➢
➢
2
3
医科・入院編
JANIS 2023 年 1 月〜12 月公開情報参照
4
患者が極めて重症であれば、想定されるすべての微生物をカバーして、培養結果
5
が判明した後に狭域の抗菌薬に de-escalation する。重症患者では、抗菌薬の速やか
6
な投与が重要であり 22、「Surviving Sepsis Campaign Guidelines 2021」では、敗血
7
症性ショックの場合には適切な培養を採取して 1 時間以内の投与が推奨されている
8
16。
9
一方で、発熱はしているが重症でなければ、必ずしも経験的治療から広域抗菌薬
10
を選択する必要はない。その場合は培養を採取した上で、抗菌薬を投与せずに経過
11
観察したり、狭域の抗菌薬で治療を開始して、後日判明する培養結果等を参考に抗
12
菌薬を変更するという戦略を取ってもよい 23。経験的治療の選択については、薬剤
13
耐性菌の頻度等、地域・施設間の差が大きい。このため、病院の AST の推奨する院
14
内ガイドライン等のある場合はそれを参照する。
15
最後に、抗菌薬を開始する時には、抗菌薬の種類だけでなく、適切な量を適切な
16
投与間隔で、適切なタイミングで投与することが重要である。いずれかが不適切だ
17
と感染症の治癒の問題ばかりではなく、副作用・耐性菌のリスクが上昇するため、
18
これらを遵守することが患者のアウトカム改善の視点でも重要といえる 24。
19
20
腎機能に応じた投与計画をもとに、病棟薬剤師や AST から疑義照会があった場合
には、それをオーダーに反映する必要がある。
21
24