よむ、つかう、まなぶ。
参考資料3 有効性評価に基づく大腸がん検診ガイドライン2024年度版 (19 ページ)
出典
| 公開元URL | https://www.mhlw.go.jp/stf/newpage_71872.html |
| 出典情報 | がん検診のあり方に関する検討会(第46回 3/23)《厚生労働省》 |
ページ画像
ダウンロードした画像を利用する際は「出典情報」を明記してください。
低解像度画像をダウンロード
プレーンテキスト
資料テキストはコンピュータによる自動処理で生成されており、完全に資料と一致しない場合があります。
テキストをコピーしてご利用いただく際は資料と付け合わせてご確認ください。
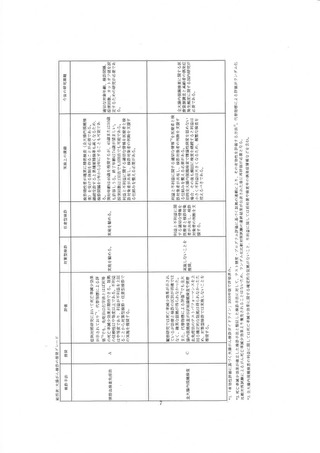
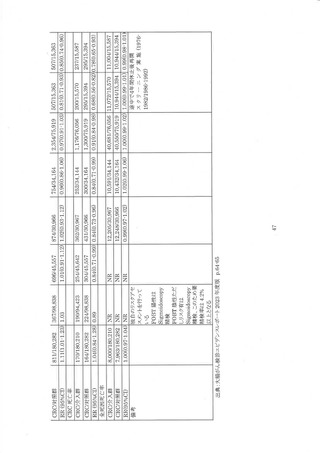
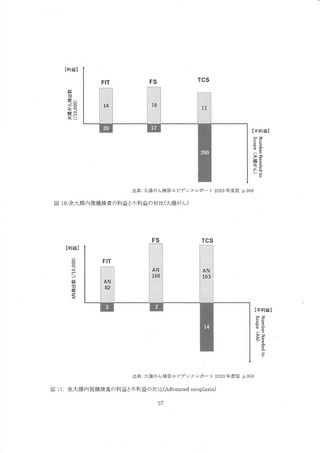
3 年間で実施ほれた診断内視鏡の検査中偶発症発生率は究孔 0.08%、 出血 0.159%であった 97。
JET) 白書では、偶発症発生者の5ち便潜血陽性者が含まれる割合は明らかにされていないが、
Chandan らのレビューの偶発症発生率と大差のない結果であった。
4) 精神的負担
不安や抑うつ等の心理尺度調査票による調査を検診前後に実施した縦断研究では、 一般的に
便潜血検査が陽性だと、陰性に比べて短期的には不安や怒り、 抑うつなどのスコアが高くなるが、
時間経過とともに徐々に改善していた。 しかし、便潜血検査備陽性による不安は精密検査後 6 か
月で改善したが、17%にがんに対する不誠が継続していたとい2報告もある 39。
不安等の精神的負担ががん検診受診のバリアになることも知られている。 免疫法キット郵送によ
る検診を 3 年連続受診しなかかった人に対して受診しなかった理由を調べたところ、約 60%が不快・
嫌悪・恥ずかしさを挙げていた 895。
また、ランダムな順番で化学法キットと免疫法キットを提示し、がん検診が完遂できるか、科便さ、
検査への嫌悪感をスコア化した研究では、 化学法は完遂する意図と簡便さに関するスコアが有意
に低く、嫌悪感に関するスコアが高く、 嫌悪感が検診方法の選択にも影響を与える可能性が示さ
れていた 36)。
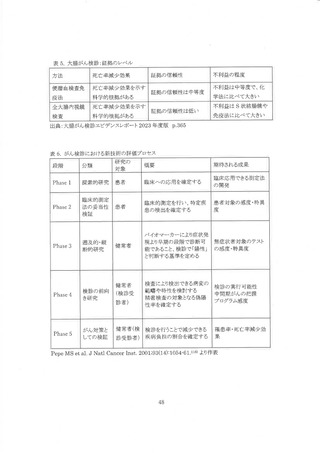
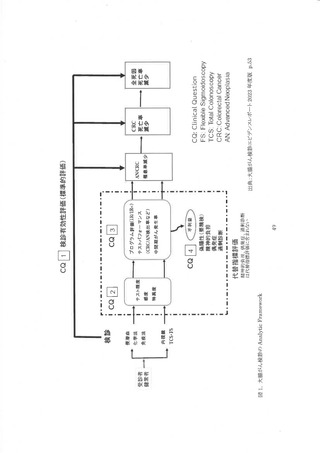
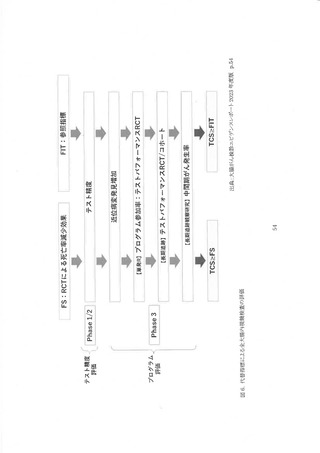
3. 内視鏡検査(S 状結腸鏡、全大腸内視鏡)の有効性評価
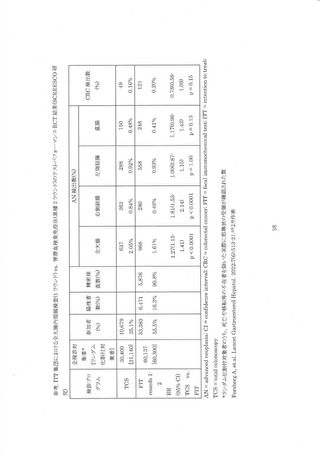
全大腸内視鏡の死亡率減少効果を直接評価するための観察研究は多く実施されているが、
RCT の最終結果は報告さんていない。 今回は観宗研究による有効性評価に加えて、WEO の代
奉指標評価が用いられた。 まず、代指標評価の参照基準となる 8 状結腸鏡の有効性を確認し
た後、現在までの全大腸内視鏡の RCT に関する報告をまとめた。 次いで、コホート研究・症例対
照研究による有効性評価と WEO の代奉指標評価が行われた。
1) ランダム化比較対服試験による有効性評価(8 状結腸鏡検査)
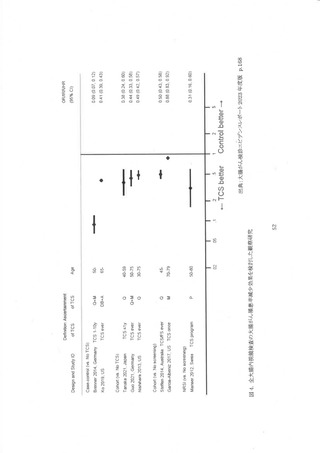
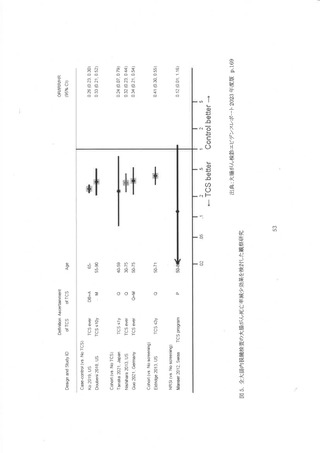
S 状結腸針による RCT は、英国(UKFSSTD37399 、イタリア(SCORE)40419 、ノルウェー
(NORCCAP) 32449、 米国(PLCO)35.46.5で実施された。 UKESST では大腸がん死亡率リスクが
30%減少(Hazard ratio[HRI: 0.70, 95%信頼区間[95%CT]: 0.62-0.79)、 SCORE では 22%減
少GRate ratio[RR]: 0.78, 95%CI: 0.61-0.98)、NORCCAP では 21%減少(HR: 0.79, 959%%CE
0.68-0.96)、PLCO では 25%減少しており(Relative risk: 0.75, 95%CI 0.66-0.85)、8 状結腸鏡
による大腸がん検診の有効性はほぼ一貫して有意な大腸がん死亡率減少効果を認めた。 また、4
に減少した。 しかし、 全死因死亡率は PLCO を除く 8 研究で介入
群・対照群に有意差はなかった。 これら 4研究のプール解析でも、 15 年間の観祭期間で有意な大
腸がん死亡率減少(mortality RR: 0.80, 95%CT: 0.72-0.88)と大腸がん根患率減少Gncidence
RR: 0.79, 95%CH: 0.75-0.83)を示した 3?。
19
JET) 白書では、偶発症発生者の5ち便潜血陽性者が含まれる割合は明らかにされていないが、
Chandan らのレビューの偶発症発生率と大差のない結果であった。
4) 精神的負担
不安や抑うつ等の心理尺度調査票による調査を検診前後に実施した縦断研究では、 一般的に
便潜血検査が陽性だと、陰性に比べて短期的には不安や怒り、 抑うつなどのスコアが高くなるが、
時間経過とともに徐々に改善していた。 しかし、便潜血検査備陽性による不安は精密検査後 6 か
月で改善したが、17%にがんに対する不誠が継続していたとい2報告もある 39。
不安等の精神的負担ががん検診受診のバリアになることも知られている。 免疫法キット郵送によ
る検診を 3 年連続受診しなかかった人に対して受診しなかった理由を調べたところ、約 60%が不快・
嫌悪・恥ずかしさを挙げていた 895。
また、ランダムな順番で化学法キットと免疫法キットを提示し、がん検診が完遂できるか、科便さ、
検査への嫌悪感をスコア化した研究では、 化学法は完遂する意図と簡便さに関するスコアが有意
に低く、嫌悪感に関するスコアが高く、 嫌悪感が検診方法の選択にも影響を与える可能性が示さ
れていた 36)。
3. 内視鏡検査(S 状結腸鏡、全大腸内視鏡)の有効性評価
全大腸内視鏡の死亡率減少効果を直接評価するための観察研究は多く実施されているが、
RCT の最終結果は報告さんていない。 今回は観宗研究による有効性評価に加えて、WEO の代
奉指標評価が用いられた。 まず、代指標評価の参照基準となる 8 状結腸鏡の有効性を確認し
た後、現在までの全大腸内視鏡の RCT に関する報告をまとめた。 次いで、コホート研究・症例対
照研究による有効性評価と WEO の代奉指標評価が行われた。
1) ランダム化比較対服試験による有効性評価(8 状結腸鏡検査)
S 状結腸針による RCT は、英国(UKFSSTD37399 、イタリア(SCORE)40419 、ノルウェー
(NORCCAP) 32449、 米国(PLCO)35.46.5で実施された。 UKESST では大腸がん死亡率リスクが
30%減少(Hazard ratio[HRI: 0.70, 95%信頼区間[95%CT]: 0.62-0.79)、 SCORE では 22%減
少GRate ratio[RR]: 0.78, 95%CI: 0.61-0.98)、NORCCAP では 21%減少(HR: 0.79, 959%%CE
0.68-0.96)、PLCO では 25%減少しており(Relative risk: 0.75, 95%CI 0.66-0.85)、8 状結腸鏡
による大腸がん検診の有効性はほぼ一貫して有意な大腸がん死亡率減少効果を認めた。 また、4
に減少した。 しかし、 全死因死亡率は PLCO を除く 8 研究で介入
群・対照群に有意差はなかった。 これら 4研究のプール解析でも、 15 年間の観祭期間で有意な大
腸がん死亡率減少(mortality RR: 0.80, 95%CT: 0.72-0.88)と大腸がん根患率減少Gncidence
RR: 0.79, 95%CH: 0.75-0.83)を示した 3?。
19