よむ、つかう、まなぶ。
参考資料3 有効性評価に基づく大腸がん検診ガイドライン2024年度版 (18 ページ)
出典
| 公開元URL | https://www.mhlw.go.jp/stf/newpage_71872.html |
| 出典情報 | がん検診のあり方に関する検討会(第46回 3/23)《厚生労働省》 |
ページ画像
ダウンロードした画像を利用する際は「出典情報」を明記してください。
低解像度画像をダウンロード
プレーンテキスト
資料テキストはコンピュータによる自動処理で生成されており、完全に資料と一致しない場合があります。
テキストをコピーしてご利用いただく際は資料と付け合わせてご確認ください。
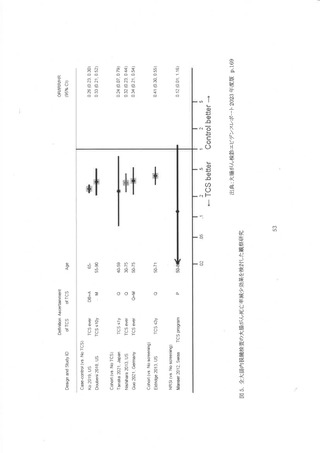
ここではシングルラウンドの陽性率と複数ラウンドの累積陽性率について報告する。
化学法と免疫法のパフォーマンスを直接比較したシングルラウンドの RCT で報告された陽性率
を文献レビュー委員会において統合した。 化学法群の陽性率中央値は 8.5%(範囲:2.4-10.0%)、
免疫法群陽性率の中央値は 5.594(範囲:8.4-12.7%)であった。 ランダム効果ベイズ階層メタアナリ
シスによる相対陽性率 1.54(ベイズ信用区間 0.81-2.83, 予測区間 0.883-6.03)であったが、統計学
的な有意差はなかった。
継続受診によるマルチラウンドの累積陽性率は 10 年間のモデル推計で化学法・逐年検診の場
合 23.0%(95%CI: 18.2-27.0)、 隔年検診では 10.4%(95%CI: 9.2-10.6)となった 2%9。 また、ノルウ
ェーのテストパフォーマンス RCT では免疫法・隔年検診を 3 ラウンド継続した場合の累積腸性率
は 16.2%であった 27。 一方、オランダの RCT では、 免疫法隔年検診を継続した 4 ラウンドの泉積
陽性率は 19%(95%CI: 18-20)であった 29。
シングルラウンドの陽性率は低くても、 継続受診すると累積陽性率は高くなる。 さらに便浴血検
宜に割り付けられた全員が定期的にすべてのラウンドを受診しているわけではないことから、累積
陽性率が過小評価されている可能性がある。
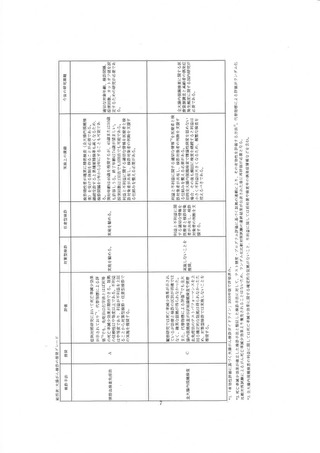
2) 過剰診断
過剰診断とは、生命予後に影響しないがんの発見という基本概念は一致しているが、定義や算
出方法は必ずしゃ一律でない 29.30)。
大腸がん検診は前がん病変である腺腫も標的に含まれるため、大腸がん検診における過剰診断
は腺腫の検出による場合と大腸がん早期発見による場合の両者で起こりうる。 腺腫を含む検出病
変はすべて治療対象となるため、過剰治療を誘発する。 ただし、 前がん病変をこれまでのがん検
診における過剰診断と同等に扱5かについては議論があるため、現在の過剰診断の推計は大勝
に限定されている。
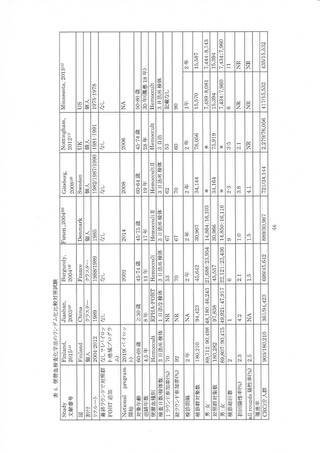
便潜血検査化学法による Minnesota study をもとに、 生涯にわたる大腸がん検診の過剰診断割
合がモデルにより推計され、過剰診断は 6-9%と報告された 3⑪。 Nottmgham trial とNORCCAP
の結果によるモデル推計では、化学法の過剰診断は 2.0%から 7.6%% であった 9.。
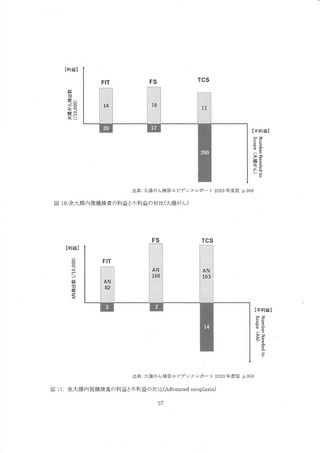
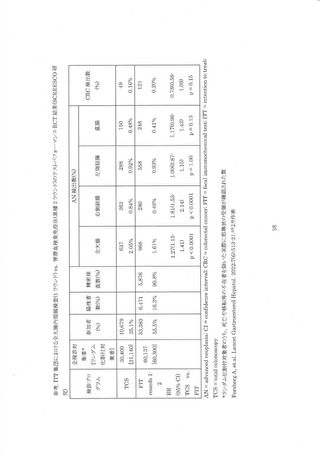
8) 便潜血検査陽性者の全大腸内視鏡偶発症
便潜血検査陽性者に対する全大腸内視鏡に関連する偶発定は Chandan らによるシステマディ
ックレビューと統合解析によって報告されている。 便潜血検査昌性者の TCS 偶発症発生率は、究
孔 0.18%(95%CI: 0.09-0.21)、出血 0.3%(95%CIE: 0.2-0.4)、 死亡 0.01%(95%CI: 0.00-0.01)で
あった。 化学法陽性者の偶発症発生率は究孔 0.11%(95%CI: 0.11-0.12)、出血 0.3%(95%CE:
0.1-0.4)、死亡 0.000196(95%CI: 0.0000-0.0002)、 免疫法陽性者では紛孔 0.19%%(959%CI: 0.10-
0.21)、 出血 0.3%(959%CT: 0.2-0.5)、死亡 0.0001%(95%CI: 0.000-0.0002)であり、 検査方法別
の偶発症発生率はほぼ同等であった 33。
日本消化器内視鏡学会による Japan Endoscopy Database(JED)白書では、2019-2021 年の
189
化学法と免疫法のパフォーマンスを直接比較したシングルラウンドの RCT で報告された陽性率
を文献レビュー委員会において統合した。 化学法群の陽性率中央値は 8.5%(範囲:2.4-10.0%)、
免疫法群陽性率の中央値は 5.594(範囲:8.4-12.7%)であった。 ランダム効果ベイズ階層メタアナリ
シスによる相対陽性率 1.54(ベイズ信用区間 0.81-2.83, 予測区間 0.883-6.03)であったが、統計学
的な有意差はなかった。
継続受診によるマルチラウンドの累積陽性率は 10 年間のモデル推計で化学法・逐年検診の場
合 23.0%(95%CI: 18.2-27.0)、 隔年検診では 10.4%(95%CI: 9.2-10.6)となった 2%9。 また、ノルウ
ェーのテストパフォーマンス RCT では免疫法・隔年検診を 3 ラウンド継続した場合の累積腸性率
は 16.2%であった 27。 一方、オランダの RCT では、 免疫法隔年検診を継続した 4 ラウンドの泉積
陽性率は 19%(95%CI: 18-20)であった 29。
シングルラウンドの陽性率は低くても、 継続受診すると累積陽性率は高くなる。 さらに便浴血検
宜に割り付けられた全員が定期的にすべてのラウンドを受診しているわけではないことから、累積
陽性率が過小評価されている可能性がある。
2) 過剰診断
過剰診断とは、生命予後に影響しないがんの発見という基本概念は一致しているが、定義や算
出方法は必ずしゃ一律でない 29.30)。
大腸がん検診は前がん病変である腺腫も標的に含まれるため、大腸がん検診における過剰診断
は腺腫の検出による場合と大腸がん早期発見による場合の両者で起こりうる。 腺腫を含む検出病
変はすべて治療対象となるため、過剰治療を誘発する。 ただし、 前がん病変をこれまでのがん検
診における過剰診断と同等に扱5かについては議論があるため、現在の過剰診断の推計は大勝
に限定されている。
便潜血検査化学法による Minnesota study をもとに、 生涯にわたる大腸がん検診の過剰診断割
合がモデルにより推計され、過剰診断は 6-9%と報告された 3⑪。 Nottmgham trial とNORCCAP
の結果によるモデル推計では、化学法の過剰診断は 2.0%から 7.6%% であった 9.。
8) 便潜血検査陽性者の全大腸内視鏡偶発症
便潜血検査陽性者に対する全大腸内視鏡に関連する偶発定は Chandan らによるシステマディ
ックレビューと統合解析によって報告されている。 便潜血検査昌性者の TCS 偶発症発生率は、究
孔 0.18%(95%CI: 0.09-0.21)、出血 0.3%(95%CIE: 0.2-0.4)、 死亡 0.01%(95%CI: 0.00-0.01)で
あった。 化学法陽性者の偶発症発生率は究孔 0.11%(95%CI: 0.11-0.12)、出血 0.3%(95%CE:
0.1-0.4)、死亡 0.000196(95%CI: 0.0000-0.0002)、 免疫法陽性者では紛孔 0.19%%(959%CI: 0.10-
0.21)、 出血 0.3%(959%CT: 0.2-0.5)、死亡 0.0001%(95%CI: 0.000-0.0002)であり、 検査方法別
の偶発症発生率はほぼ同等であった 33。
日本消化器内視鏡学会による Japan Endoscopy Database(JED)白書では、2019-2021 年の
189