よむ、つかう、まなぶ。
参考資料3 有効性評価に基づく大腸がん検診ガイドライン2024年度版 (11 ページ)
出典
| 公開元URL | https://www.mhlw.go.jp/stf/newpage_71872.html |
| 出典情報 | がん検診のあり方に関する検討会(第46回 3/23)《厚生労働省》 |
ページ画像
ダウンロードした画像を利用する際は「出典情報」を明記してください。
低解像度画像をダウンロード
プレーンテキスト
資料テキストはコンピュータによる自動処理で生成されており、完全に資料と一致しない場合があります。
テキストをコピーしてご利用いただく際は資料と付け合わせてご確認ください。
III. 作成方法
1. ガイドライン作成の役割分担
2011 年に米国 IOMGnstitute of Medicine: 米国医学研究所、2015 年より全米医学アカデ
ミー)では診療ガイドラインの定義を更新するとともに、 ガイドラインの作成要件を提示した。 その中
で、ガイドライン作成委具会と文献レビュー委員会の役割を分離して、各目の目的にあわせて独立
した評価を行う2ことを勧めている。U.S. Preventive Services Task Force(USPSTTF) は
Evidence-based Practice Center(RPC)との連携を図りながら、RPC の提出するエビデンスレポ
ートをもとに予防対策ガイドラインを作成している。 また National Institute for Health and Care
Excellence(NICE: 英国国立医療技術評価機構や同様に英国内の大学に文献レビューと費用
効果分析を依頼している。
2003 年度から作成している「有効性評価に基づくがん検診ガイドライン」は、文献検索からガイ
ドライン作成に至る一連の過程を同一の委員会が担っていた。 本ガイドライン作成開交当初は、そ
の必要性も十分に認識されておらず、 文献レビューやガイドライン作成を担える人材も不足してい
た。 そのため、同一の委員が文献レビューとガイドライン作成を担当したことは、必要な人材を確保
し、基本概念を共有しながらガイドラインを作成するうえでは合理的であった。 しかし、 当該検診の
専門家の参画は、 文献では入手できない専門的知識や国内事情を把握することができるものの、
研究評価に偽りが生じる可能柱や、エビデンスレポート作成段階で公正な議論の妨げになることが
あるため、 胃がん検診ガイドライン(2014 年度版)の作成段階からガイドライン作成委員会と文献レ
ビュー委員会を分離し、科学的見地から独立して評価する場とした。 また、2018 年度よりガイドライ
ンのトピック設定やガイドライン作成のための助言を行うアデアドバイザリー委員会も新設した。
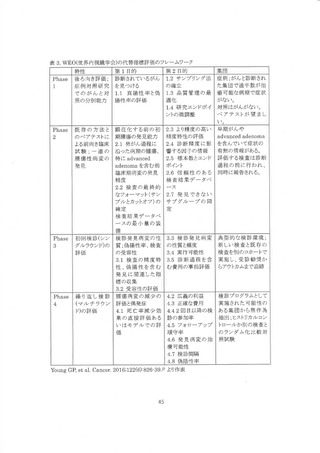
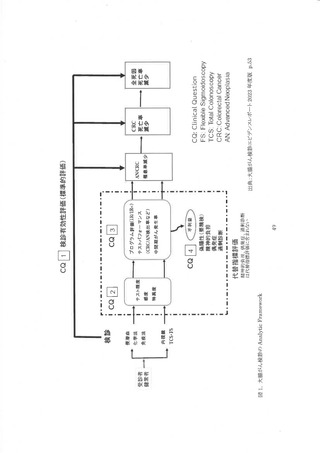
大腸がん検診のエビデンスレポート作成に先立ち、対象となる検診方法の検討と Analytic
Framework(AF)の作成については、 文献レビュー委員会で協議した。 またエビデンスレポートの
進捗状況をガイドライン作成事務局に逐次報告した。 エビデンスレポートは 2019 年夏から検討を
開始し、2021 年末にほぼ完了し、2022 年 6 月にはエビデンスレポート筐略版として公表準備が
完了 した。 ガイドライン作成委員会の構成は、大腸がん検診を実施する消化問内科医と内視鏡医、
公衆衛生専門家、 一般市民とした。 2022 年 2 月からガイドライン作成要員会を招集し、エビデンス
レポートの骨子を順次プレゼンしながら検討を重ねた。 エビデンスレポートがガイドライン作成委員
会に提出されたうえで、その内容を踏まえて証拠のレベルを確認し、2022 年 9 月末に推奨グレー
ドを決定した。 ガイドライン作成委員会は外部評価、公開フォーラム開催により関係者からの意見
聴取を行い、これらの意見を考慮したうえで、 最終的なガイドラインを作成した。
2. 証拠のレベルと推奨グレードの決定方法
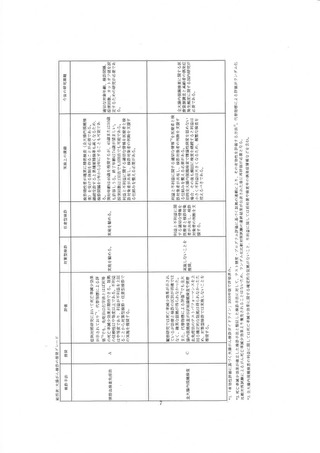
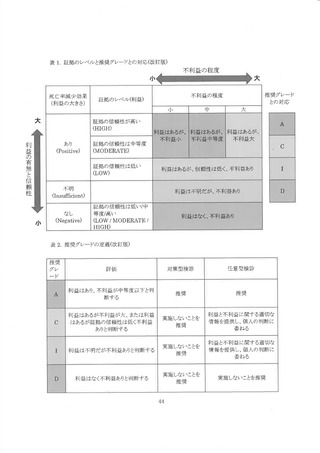
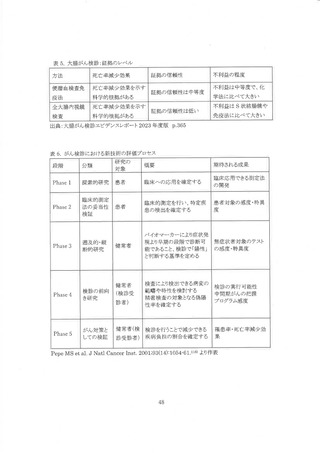
「証拠のレベル」は従来死亡率減少効果の信頼性・有当性をもとに 4 段階の評価を行っていた
が、今回改めて死亡率減少効果、証拠のレベル(利益)、 不利益の程度を用いて 6 カテゴリーに分
類した(表 1)。 利益については、 死亡率減少効果あり/不明/なしを評価する(表 1 では、死亡率減少
11
1. ガイドライン作成の役割分担
2011 年に米国 IOMGnstitute of Medicine: 米国医学研究所、2015 年より全米医学アカデ
ミー)では診療ガイドラインの定義を更新するとともに、 ガイドラインの作成要件を提示した。 その中
で、ガイドライン作成委具会と文献レビュー委員会の役割を分離して、各目の目的にあわせて独立
した評価を行う2ことを勧めている。U.S. Preventive Services Task Force(USPSTTF) は
Evidence-based Practice Center(RPC)との連携を図りながら、RPC の提出するエビデンスレポ
ートをもとに予防対策ガイドラインを作成している。 また National Institute for Health and Care
Excellence(NICE: 英国国立医療技術評価機構や同様に英国内の大学に文献レビューと費用
効果分析を依頼している。
2003 年度から作成している「有効性評価に基づくがん検診ガイドライン」は、文献検索からガイ
ドライン作成に至る一連の過程を同一の委員会が担っていた。 本ガイドライン作成開交当初は、そ
の必要性も十分に認識されておらず、 文献レビューやガイドライン作成を担える人材も不足してい
た。 そのため、同一の委員が文献レビューとガイドライン作成を担当したことは、必要な人材を確保
し、基本概念を共有しながらガイドラインを作成するうえでは合理的であった。 しかし、 当該検診の
専門家の参画は、 文献では入手できない専門的知識や国内事情を把握することができるものの、
研究評価に偽りが生じる可能柱や、エビデンスレポート作成段階で公正な議論の妨げになることが
あるため、 胃がん検診ガイドライン(2014 年度版)の作成段階からガイドライン作成委員会と文献レ
ビュー委員会を分離し、科学的見地から独立して評価する場とした。 また、2018 年度よりガイドライ
ンのトピック設定やガイドライン作成のための助言を行うアデアドバイザリー委員会も新設した。
大腸がん検診のエビデンスレポート作成に先立ち、対象となる検診方法の検討と Analytic
Framework(AF)の作成については、 文献レビュー委員会で協議した。 またエビデンスレポートの
進捗状況をガイドライン作成事務局に逐次報告した。 エビデンスレポートは 2019 年夏から検討を
開始し、2021 年末にほぼ完了し、2022 年 6 月にはエビデンスレポート筐略版として公表準備が
完了 した。 ガイドライン作成委員会の構成は、大腸がん検診を実施する消化問内科医と内視鏡医、
公衆衛生専門家、 一般市民とした。 2022 年 2 月からガイドライン作成要員会を招集し、エビデンス
レポートの骨子を順次プレゼンしながら検討を重ねた。 エビデンスレポートがガイドライン作成委員
会に提出されたうえで、その内容を踏まえて証拠のレベルを確認し、2022 年 9 月末に推奨グレー
ドを決定した。 ガイドライン作成委員会は外部評価、公開フォーラム開催により関係者からの意見
聴取を行い、これらの意見を考慮したうえで、 最終的なガイドラインを作成した。
2. 証拠のレベルと推奨グレードの決定方法
「証拠のレベル」は従来死亡率減少効果の信頼性・有当性をもとに 4 段階の評価を行っていた
が、今回改めて死亡率減少効果、証拠のレベル(利益)、 不利益の程度を用いて 6 カテゴリーに分
類した(表 1)。 利益については、 死亡率減少効果あり/不明/なしを評価する(表 1 では、死亡率減少
11