よむ、つかう、まなぶ。
参考資料3 有効性評価に基づく大腸がん検診ガイドライン2024年度版 (12 ページ)
出典
| 公開元URL | https://www.mhlw.go.jp/stf/newpage_71872.html |
| 出典情報 | がん検診のあり方に関する検討会(第46回 3/23)《厚生労働省》 |
ページ画像
ダウンロードした画像を利用する際は「出典情報」を明記してください。
低解像度画像をダウンロード
プレーンテキスト
資料テキストはコンピュータによる自動処理で生成されており、完全に資料と一致しない場合があります。
テキストをコピーしてご利用いただく際は資料と付け合わせてご確認ください。
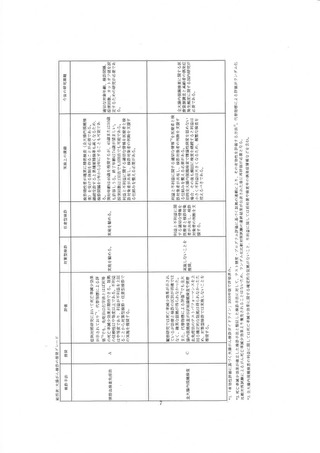
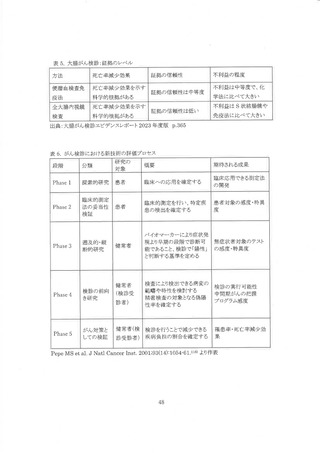
効果あり/不明/なし)。 その上で、死亡率減少効果とその根拠となる研究の信頼性が高い/中等度/
低いを判断する(表 1 では、証拠のレベル(利益)。 不利益については、様々な不利益の情報を整
理し、不利益の程度を小/中/大で評価する(表 1 では、不利益の程度)。 ガイドライン作成委員はエ
ビデンスを吟味し、 利益と不利益を対比して、「証拠のレベル」(利益はあるが、不利益小/利益はあ
るが、不利益中等度/水益はあるが、不利益大/刺益はあるが、信頼性は低く、不利益あり/朱|益は
不明だが、不利益あり/水益はなく、 不利益ありの 6 カテゴリーのいずれか)を決定する。 「推奨グレ
ード」は、「証拠のレベル」をもとに決定される(表 1)。
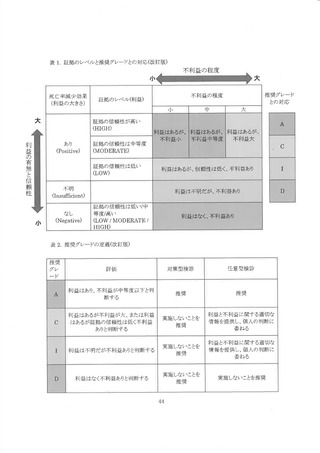
従来の推奨グレード A と B は対策型検診・任意型検診双方に等しく実施を推奨しており、あえ
て区分する必要がなかったことから、子宮頸がん検診ガイドライン(2019 年度版)より B を廃止し、
推奨グレード A に統一された。 また、 推奨グレード C については、 利益はあるが不利益が大きい場
合と利益はあるが信頼性は低く不利益ありの場合と定義し、 対策型検診では実施しないことを推奨
する、 任意型検診では利益と不利益に関する適切な情報を提供し個人の判断に要ねるとなった。
推奨グレード I と推奨グレード D は従来と同じである。 今回推奨グレードの判断に、医療資源(費
用を含むお)や受診者の価値観や選好性を含めないことにした(表 2)。
8. 対象となる検診方法、 検討課題の設定、評価方法
1) 対象となる検診方法
「有効性評価に基づく大腸がん検診ガイドライン」更新版では、わが国で実行可能性があり、 有
効性評価が求められている便潜血検査免疫法と全大腸内視鐘検査を対象とした。 また、 本ガイドラ
インにおいて実施を推奨する検査法に関しては対象年齢と検診間隔を追加検討した。 ただし、免
疫法と全大腸内視鏡の代替指標評価の参照基準とするために、便潜血検査化学法と 8 状結腸鏡
検査の有効性評価研究も確認した。
なお、CT コロノグラフィは実施可能な医療機関が少ないため、今回の評価には含めなかった。
また、便中 DNA 検査は現在国内において検診利用の可能性が低いことから、 評価対象から除外
l罰。
2) 検討課題の設定
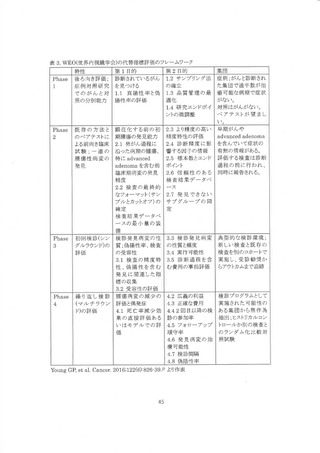
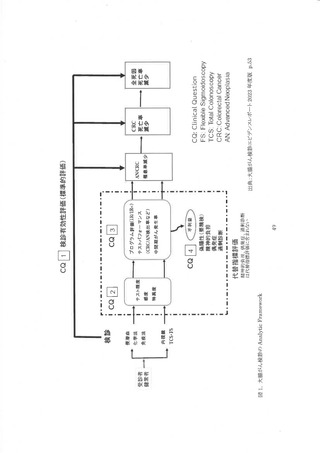
2)-1 大腸がん検診の Analytic Framework(AE)
平均的リスクの健常者における大腸がん検診による大腸がん死亡率(利益)を評価するため、
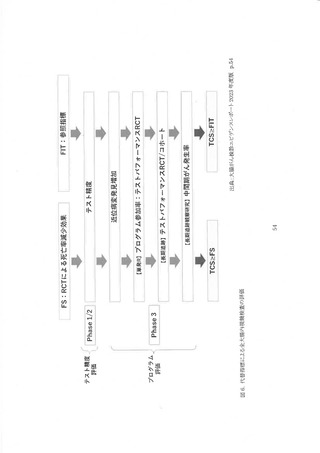
Analytic Framework(AF)と対応するクリニカル・クエスチョン(CQ)を作成した(図 1)。
CQ1 では大腸がん検診による大腸がん死亡率減少効果を直接評価した研究が検討された。 研
究デザインはランダム化比較対崎試験、観察研究(コホート研究、症例対照研究)に限定された。 1
次アウトカムは大腸がん死亡率、2 決アウトカムとして大腸がん傾患率、全死因死亡率とし、該当す
るアウトカム評価を行っている研究が評価された。 CQ1 はこれまでのガイドライン作成で使用されて
きた標準的な評価方法である。 CQ2 及び CQ3 の代指標評価は大腸がん検診死亡率減少効果
を評価するための証拠の連鎖を構成する研究で検討された。 CQ4 は偽陽性、過剰診断、大腸内
12
低いを判断する(表 1 では、証拠のレベル(利益)。 不利益については、様々な不利益の情報を整
理し、不利益の程度を小/中/大で評価する(表 1 では、不利益の程度)。 ガイドライン作成委員はエ
ビデンスを吟味し、 利益と不利益を対比して、「証拠のレベル」(利益はあるが、不利益小/利益はあ
るが、不利益中等度/水益はあるが、不利益大/刺益はあるが、信頼性は低く、不利益あり/朱|益は
不明だが、不利益あり/水益はなく、 不利益ありの 6 カテゴリーのいずれか)を決定する。 「推奨グレ
ード」は、「証拠のレベル」をもとに決定される(表 1)。
従来の推奨グレード A と B は対策型検診・任意型検診双方に等しく実施を推奨しており、あえ
て区分する必要がなかったことから、子宮頸がん検診ガイドライン(2019 年度版)より B を廃止し、
推奨グレード A に統一された。 また、 推奨グレード C については、 利益はあるが不利益が大きい場
合と利益はあるが信頼性は低く不利益ありの場合と定義し、 対策型検診では実施しないことを推奨
する、 任意型検診では利益と不利益に関する適切な情報を提供し個人の判断に要ねるとなった。
推奨グレード I と推奨グレード D は従来と同じである。 今回推奨グレードの判断に、医療資源(費
用を含むお)や受診者の価値観や選好性を含めないことにした(表 2)。
8. 対象となる検診方法、 検討課題の設定、評価方法
1) 対象となる検診方法
「有効性評価に基づく大腸がん検診ガイドライン」更新版では、わが国で実行可能性があり、 有
効性評価が求められている便潜血検査免疫法と全大腸内視鐘検査を対象とした。 また、 本ガイドラ
インにおいて実施を推奨する検査法に関しては対象年齢と検診間隔を追加検討した。 ただし、免
疫法と全大腸内視鏡の代替指標評価の参照基準とするために、便潜血検査化学法と 8 状結腸鏡
検査の有効性評価研究も確認した。
なお、CT コロノグラフィは実施可能な医療機関が少ないため、今回の評価には含めなかった。
また、便中 DNA 検査は現在国内において検診利用の可能性が低いことから、 評価対象から除外
l罰。
2) 検討課題の設定
2)-1 大腸がん検診の Analytic Framework(AE)
平均的リスクの健常者における大腸がん検診による大腸がん死亡率(利益)を評価するため、
Analytic Framework(AF)と対応するクリニカル・クエスチョン(CQ)を作成した(図 1)。
CQ1 では大腸がん検診による大腸がん死亡率減少効果を直接評価した研究が検討された。 研
究デザインはランダム化比較対崎試験、観察研究(コホート研究、症例対照研究)に限定された。 1
次アウトカムは大腸がん死亡率、2 決アウトカムとして大腸がん傾患率、全死因死亡率とし、該当す
るアウトカム評価を行っている研究が評価された。 CQ1 はこれまでのガイドライン作成で使用されて
きた標準的な評価方法である。 CQ2 及び CQ3 の代指標評価は大腸がん検診死亡率減少効果
を評価するための証拠の連鎖を構成する研究で検討された。 CQ4 は偽陽性、過剰診断、大腸内
12