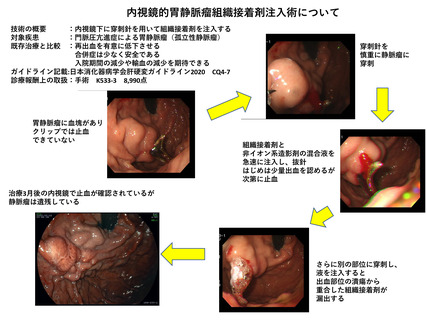
提案書11(2003頁~2199頁)医療技術評価・再評価提案書 (78 ページ)
出典
| 公開元URL | https://www.mhlw.go.jp/stf/shingi2/0000190899_00011.html |
| 出典情報 | 中央社会保険医療協議会 診療報酬調査専門組織・医療技術評価分科会(令和5年度第1回 11/20)《厚生労働省》 |
ページ画像
プレーンテキスト
資料テキストはコンピュータによる自動処理で生成されており、完全に資料と一致しない場合があります。
テキストをコピーしてご利用いただく際は資料と付け合わせてご確認ください。
拠・有効性
シロリムスの薬物血中濃度測定が必須であると考える理由は、下記のとおりである。
1)血中至適濃度の範囲が狭い:リンパ管腫、リンパ管腫症又はゴーハム病の日本人患者11例を対象に国内で実施された医師主導治験(NPC-12TLM
試験)において、目標血中シロリムストラフ濃度を5-15ng/mLとして52週間シロリムスを投与した結果、主要評価項目である奏効率は
54.5%(両側95%信頼区間:23.4%-83.3%)であり、有意に高い奏効率であった(p<0.001)。日本人難治性リンパ管疾患患者20例を対象にシ
ロリムスを血中濃度5–15 ng/mLに維持して投与した臨床研究では、患者の 50%で部分奏効を示すとともに、疾患の重症度と QOL スコアが大幅に
改善した1)。また、難治性脈管異常に対する海外の臨床報告では、シロリムス血中トラフ濃度の下限を5-10ng/mL、上限を15 ng/mLと定め、シロ
リムスの有効性と安全性が評価された5)。このように難治性リンパ管疾患に関して高いエビデンスレベルで効果と安全性が確認されているのは515 ng/mlという比較的狭い範囲である。
2)トラフ血中濃度と有害事象の用量依存的関係:上記研究およびLAM患者における血中至適濃度の設定に示唆を与えた研究として、腎移植患者に
対するシロリムスの薬物動態等を調べたKahan et al. 2000、Meier-Kriesche & Kaplan 20022)などがあるが、これらでは血小板減少や白血球減
治癒率、死亡率やQOLの改善等の長期予 少等が増え始める変曲点の目安をトラフ血中濃度15 ng/mlとした。
後等のアウトカム
3)致死的となりうる薬剤性肺障害:添付文書3)においてトラフ濃度の増加に伴い、間質性肺疾患の発現リスクが増加する可能性が記されてい
る。
4)薬物動態の個人間のバラつき:Kahan et al. 2000は、患者の人口学的な属性と薬物動態に相関が無く、薬物動態指標について個人間のバラつ
きが大きいとしている。同様にMacDonald et al.2000は、シロリムスの経口クリアランスの高い個人間変動を報告した(変動係数 52%)。
5)投与量とAUCの相関が低い:Kahan et al. 2000は投与量とAUCの相関係数が0.110に過ぎず、投与量はシロリムスへの暴露量への予測には不向
きとした。
6)トラフ血中濃度とAUCの相関が高い:Kahan et al. 2000はシロリムスのトラフ血中濃度とAUCの相関係数が0.83と高く、トラフ血中濃度がシロ
リムスへの暴露量の評価に有用とした。
7)特殊病態や薬物相互作用:添付文書3)において、肝機能障害がある患者への投与、CYP3A4あるいはP-糖蛋白に影響を及ぼす薬剤と併用する場
合の薬物血中濃度の変化についての注意喚起がされている。
ガイドライン等での位置づけ
現行ガイドライン(血管腫・血管奇形・リンパ管奇形診療ガイドライン2017)策定時は、
ガイドライン等での記載なし(右欄にガイドライン等
シロリムスの難治性リンパ管疾患に対する適応は未承認であり、有効性に関する記載の
の改訂の見込み等を記載する。)
み。TDMに言及した記載はない。
【年間対象患者数(シロリムスを投与されている難治性リンパ管疾患患者数)】
製造販売元の製薬企業へのヒアリングより、難治性リンパ管疾患患者へのシロリムス投与は現時点で250-280人程度(ノーベルファーマ㈱ 、令和
4年9月時点)。薬物血中濃度をすべき患者数は、 特定薬剤治療管理料の適応拡大の有無で変わるものでは無いため、前の人数・後の人数ともに
280人とする。
④普及性の変化
※下記のように推定した根拠
【年間実施回数(薬物血中濃度の測定回数)】
1)前の回数:特定薬剤治療管理料の算定対象ではないため、0回。
2)後の回数:初回 3ヶ月毎の測定を目安としており、それを援用すると1,120回(280人×年4回)。
【(参考)難治性リンパ管疾患患者数】
「難治性リンパ管疾患」の国内患者数は、「厚生労働省 平成27年7月1日施行の指定難病(新規・更新)」に示されている「巨大リンパ管奇形
(頚部顔面病変)」及び「リンパ管腫症/ゴーハム病」の推定国内患者数、それぞれ約600例、約100例を参考に約700例と推定される。
年間対象者数の
変化
年間実施回数の
変化等
見直し前の症例数(人)
280
見直し後の症例数(人)
280
見直し前の回数(回)
ゼロ
見直し後の回数(回)
1,120
【学会等における位置づけ】
現行ガイドライン(血管腫・血管奇形・リンパ管奇形診療ガイドライン2017)策定時は、シロリムスの難治性リンパ管疾患に対する適応は未承認
であり、有効性に関する記載のみでTDMに言及した記載はない。一方、適応疾患は異なるが、 EUではシロリムスの薬物血中濃度測定が義務化され
ている(Holt et al. 2002)。また、日本および米国における医薬品の添付文書の中でも、投与患者への薬物血中濃度測定を強く推奨している
(ノーベルファーマ㈱ 2021年9月改訂3)、Pfizer Inc. 2021年6月改訂)。米国胸部学会と日本呼吸器学会によるLAMの診断・治療ガイドラインで
も、投与量の目安について言及している(ATS/JRS 2016)。
⑤医療技術の成熟度
・学会等における位置づけ
・難易度(専門性等)
・施設基準
(技術の専門性
等を踏まえ、必
要と考えられる
要件を、項目毎
に記載するこ
と)
【難易度(専門性等)】
シロリムスの薬物血中濃度測定の一般的な方法は次の通り技術として確立されており、当該手法を実践できる専門性が求められる。
1)適応:シロリムスを投与しているすべての難治性リンパ管疾患患者を対象とする。
2)測定方法および頻度等:測定試料は全血を用いる。採血のタイミングはトラフ血中濃度で評価を行う。通常1日1回服用するが、トラフ値とし
て最低血中薬物濃度を測定するために、前日シロリムス服用後24±α時間後、当日服用直前に採血する(服用は測定後)。服用開始あるいは用量
を変更後1-2週間前後経過し安定した時点での薬物血中濃度測定を考慮する。シロリムス導入、用量変更後は1-2週間に1回まで、および副作用発
現時、急性期の測定頻度は月に1-2回程度までを目安とする。維持期および外来時での測定頻度は、導入後は1-3ヶ月に1回を目安とする。
3)血中至適濃度:<15 ng/mlとする。
4)投与設計:通常、シロリムスとして、体表面積が1.0m2以上の場合は2mg、1.0m2未満の場合は1mgを開始用量とし、1日1回経口投与する。以後
は、血中トラフ濃度や患者の状態により投与量を調節するが、1日1回4mgを超えないこととする。シロリムスの有効性が確認できる範囲で出来る
限り低い用量を目指す。
5)特殊病態:肝機能障害のある患者においては薬物血中濃度測定を行い、用量を調整する。
6)薬物相互作用:CYP3A4又はP-糖蛋白に影響を及ぼす薬剤と併用する場合も薬物血中濃度を測定し調整を行う。
7)測定法:原則として、米国および日本の研究において使用され、検査手順と検査値の精度および妥当性がすでに確立されており、日本の検査
会社でも実施可能なLC-MS/MS法を使用する。
施設の要件
(標榜科、手術件数、検査や手術の体 シロリムスおよび難治性リンパ管疾患に十分な知識を持つ医師がいる施設であれば特別な要件は必要としない。
制等)
人的配置の要件
(医師、看護師等の職種や人数、専門 シロリムスおよび難治性リンパ管疾患に十分な知識を持つ医師であれば特別な要件は必要としない。
性や経験年数等)
その他
(遵守すべきガイドライン等その他の 添付文書等に準じる
要件)
⑥安全性
・副作用等のリスクの内容と頻度
薬物血中濃度測定の導入によって追加的に増加する副作用等のリスクは、一般採血によるリスクである。
薬物血中濃度測定の導入によって減少する副作用等のリスクは、高いトラフ血中濃度によって引き起こされる薬剤性肺障害等の発生リスクおよ
び、低すぎるトラフ血中濃度による効果の減少である。
⑦倫理性・社会的妥当性
(問題点があれば必ず記載)
問題なし
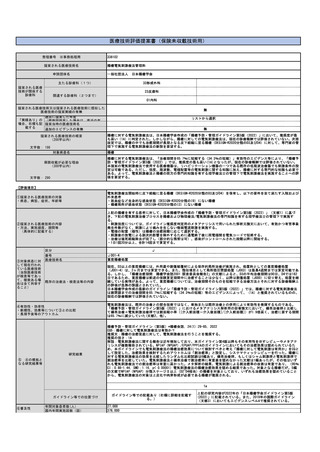
⑧点数等見直し
の場合
見直し前
見直し後
470
470
その根拠
本提案はB001 2 特定薬剤治療管理料の適応拡大等にあたるため、点数の変化は無い。特定薬剤治療管理料には対象患者・薬剤によって点数のバ
リエーションがあるが、同剤であるシロリムスを投与しているリンパ脈管筋腫症患者に対する薬物血中濃度測定との点数見合いが適切であると考
えた(所定点数:470点)。
2080