提案書01(0001頁~0202頁)医療技術評価・再評価提案書 (33 ページ)
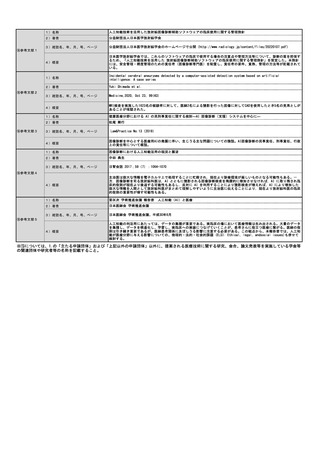
出典
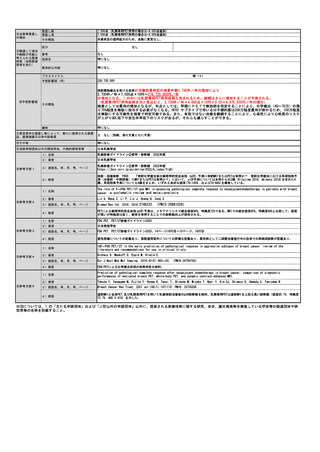
| 公開元URL | https://www.mhlw.go.jp/stf/shingi2/0000190899_00011.html |
| 出典情報 | 中央社会保険医療協議会 診療報酬調査専門組織・医療技術評価分科会(令和5年度第1回 11/20)《厚生労働省》 |
ページ画像
プレーンテキスト
資料テキストはコンピュータによる自動処理で生成されており、完全に資料と一致しない場合があります。
テキストをコピーしてご利用いただく際は資料と付け合わせてご確認ください。
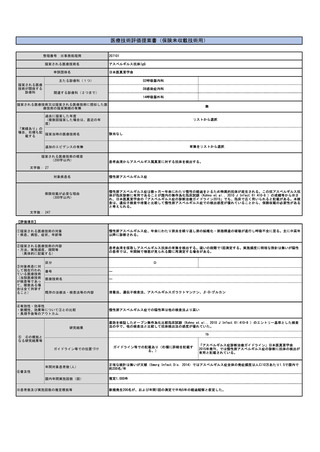
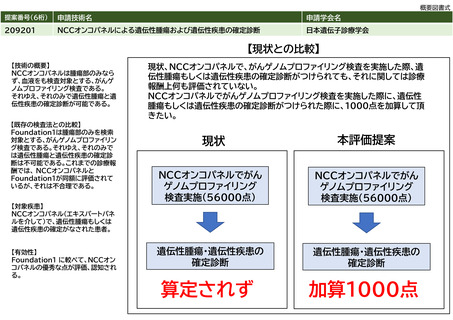
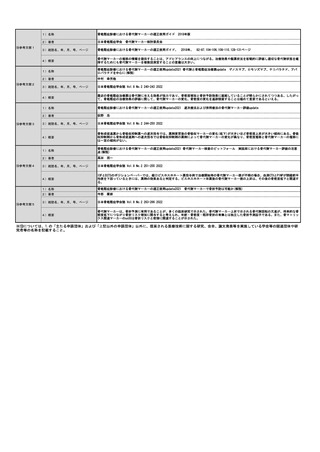
現在呼気NOの検査は採算がとれない状況にも関わらず、令和3年6月審査分の社会医療診療行為別統計によると呼気ガス分析79,571件で、これに12
を乗じた954,852件を年間検査数と推測する。増点により採算が取れるようになると普及が進むと考えられるが、どの程度の施設が新規購入に踏
み切るかは不明である。本提案書では令和3年の1.2倍程度まで伸びると仮定し1,145,822件(954,852件×1.2)と推測した。
④普及性の変化
※下記のように推定した根拠
年間対象者数の
変化
年間実施回数の
変化等
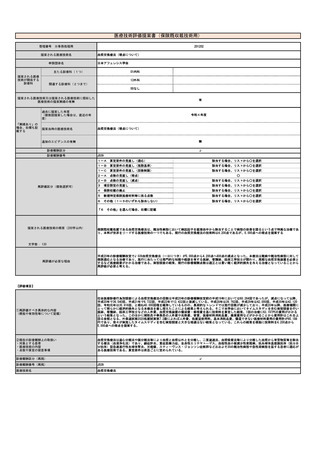
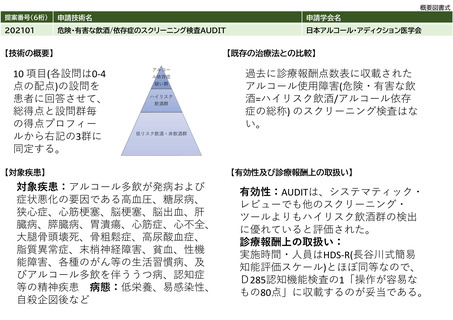
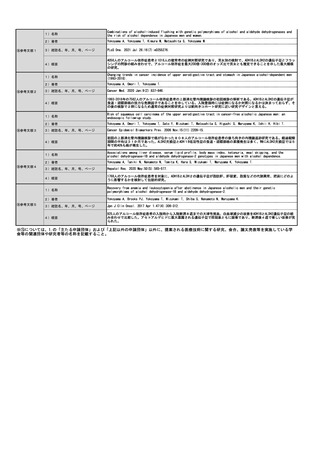
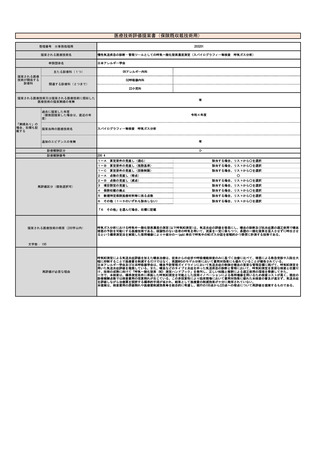
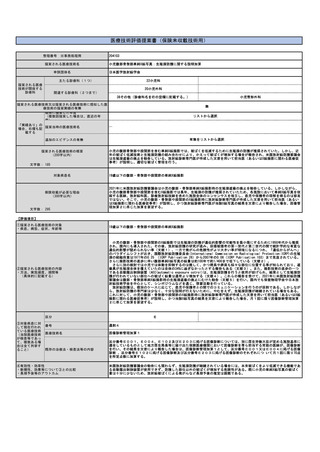
見直し前の症例数(人)
238,713
見直し後の症例数(人)
286,456
見直し前の回数(回)
954,852
見直し後の回数(回)
1,145,822
⑤医療技術の成熟度
・学会等における位置づけ
・難易度(専門性等)
・施設基準
(技術の専門性
等を踏まえ、必
要と考えられる
要件を、項目毎
に記載するこ
と)
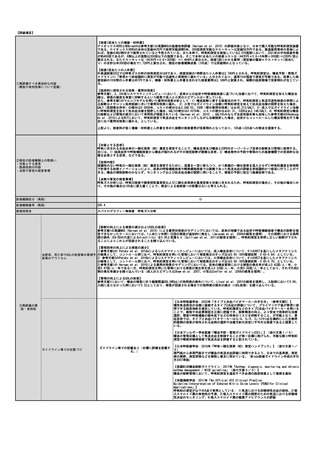
【対象患者数】
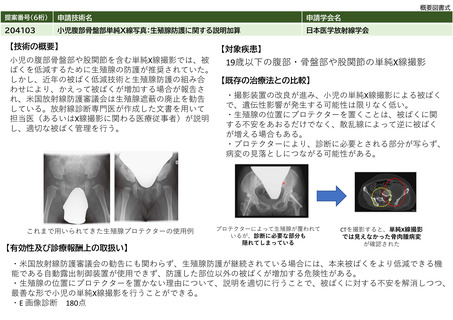
測定頻度については患者の状態(コントロール良/不良、重症度、治療薬の変更など)によりさまざまであるため一概には言えないが、重症喘息
やコントロール不良患者の月1回程度から、安定期の患者の年2-4回程度と見込まれる。安定期の患者でも、治療薬の変更に伴う来院頻度が高まる
ことを考慮すると、平均して年4回程度と考えられる。したがって、令和3年の段階で患者数は954,852回÷4回/人=238,713人と推計する。そのた
め見直し後の検査患者数が現状の1.2倍になると仮定し、286,456人(238,713人×1.2)と推計する。
【学会等における位置づけ】
日本アレルギー学会及び日本呼吸器学会では呼気NO測定の有用性が確認されたことから、ガイドラインや手引書において喘息及び喘息とCOPDの
オーバーラップの診断と管理における気道炎症の臨床指標として位置付けるとともに、適正使用に関する注意事項を周知してきた。
日本アレルギー学会監修「喘息予防・管理ガイドライン2021」では喘息の管理目標として、気道炎症を制御することが喘息の症状コントロールに
おける第一の目標に掲げられている。また可能な限り呼気中一酸化窒素濃度(FeNO)測定や喀痰好酸球検査で気道炎症を評価することが推奨され
ている。日本呼吸器学会では「COPD診断と治療のためのガイドライン2022」、「喘息とCOPDのオーバーラップ診断と治療の手引き2018」、また呼
気NO測定に特化した「呼気一酸化窒素(NO)測定ハンドブック」を発刊し、本検査の適正使用に向けた環境の整備を推進してきた。2020年9月に
は呼気NO測定に関するアジア太平洋地域で初めての学会ステートメントとなる「An official JRS statement: The principles of fractional
exhaled nitric oxide (FeNO) measurement and interpretation of the results in clinical practice」(添付文書2/3)を発信した。
【難易度(専門性等)】
検査の対象は喘息の診断が困難な患者や定期治療を必要とする喘息患者であり、検査の適応決定についての難易度は高くない。また日本アレル
ギー学会の喘息予防・管理ガイドラインには、「簡便かつ非侵襲的であり、迅速性と再現性に優れている」ことが記載されており、検査手技の説
明や測定において専門的な知識や技術は必要としない。外保連試案における技術度区分はBである。さらに検査値の解釈として「正常上限値は
37ppbである。値の低下は気流制限や気道過敏性の改善と相関し、値の上昇は喘息の悪化やアドヒアランスの低下を示唆することから経時的な測
定が有用である」と記載されている。(日本人の正常上限値、喘息の補助診断におけるカットオフ値はそれぞれ36.8ppbおよび22ppb。
(Matsunaga et al. 2010, Matsunaga et al. 2011))。
日本呼吸器学会は安全かつ正しい知識と解釈による適正使用の普及に努めるため、呼気NOの測定意義や結果の解釈をわかりやすく解説した「呼気
一酸化窒素(NO)測定ハンドブック」を発刊した。さらに、2023年4月には参考文献5の「タイプ2炎症バイオマーカーの手引き」を発刊し、呼気
NO濃度などのタイプ2炎症バイオマーカーをプライマリケア医が臨床現場で簡便に使用できる臨床指針を提供した。
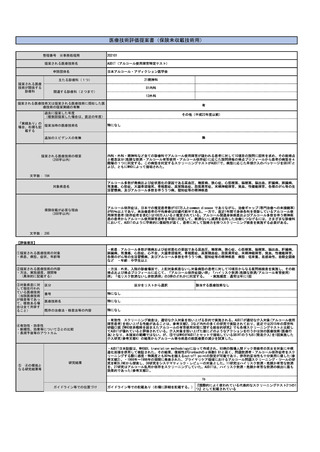
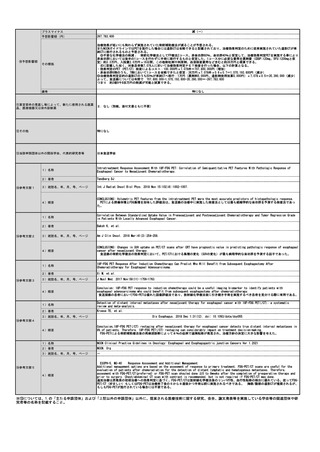
施設の要件
(標榜科、手術件数、検査や手術の体 喘息は、かかりつけ医においても一般的に診療する疾患であり、現行通り標榜科などに関わらず実施してよいと考えられる。
制等)
人的配置の要件
(医師、看護師等の職種や人数、専門 外保連試案での技術度区分Bの検査であり、学会からの手引き書が整備されているため特別な専門性を有する人的配置は不要と考えられる。
性や経験年数等)
その他
日本アレルギー学会:「喘息予防・管理ガイドライン2021」
(遵守すべきガイドライン等その他の 日本呼吸器学会:「呼気一酸化窒素(NO)測定ハンドブック」・「タイプ2炎症バイオマーカーの手引き」
要件)
⑥安全性
・副作用等のリスクの内容と頻度
呼気を検体とする非侵襲的な検査であり、これまで安全性において懸念される事象は報告されていない。
⑦倫理性・社会的妥当性
(問題点があれば必ず記載)
特記事項なし
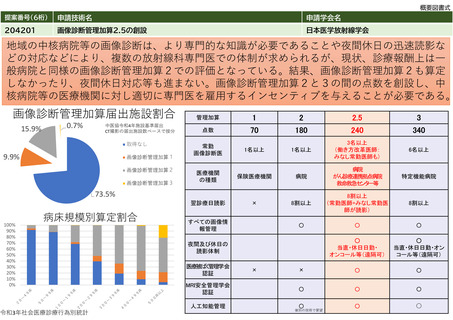
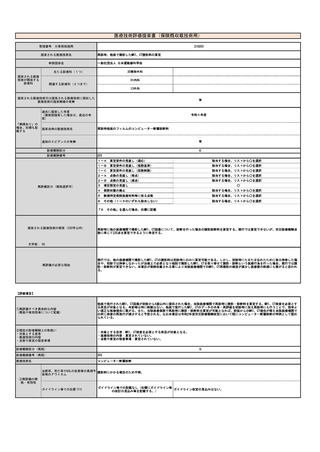
⑧点数等見直し
の場合
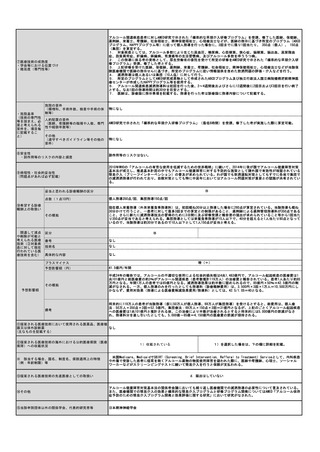
見直し前
見直し後
100
220
その根拠
1検査当たりの機器・材料費と人件費のコスト(「①再評価すべき具体的な内容」に記載の通り、年間300回使用の前提での機器・材料費1,729円
と測定に要する検査技師の人件費457円をベースとして、費用対効果を考慮し算出した。)
区分
⑨関連して減点
や削除が可能と
考えられる医療
技術(当該医療
技術を含む)
区分をリストから選択
番号
技術名
特になし
特になし
具体的な内容
特になし
33