よむ、つかう、まなぶ。
【別添】新型コロナウイルス感染症(COVID-19)診療の手引き 別冊 罹患後症状のマネジメント(第1版) (30 ページ)
出典
| 公開元URL | https://www.mhlw.go.jp/stf/seisakunitsuite/bunya/0000121431_00332.html |
| 出典情報 | 「新型コロナウイルス感染症(COVID-19)診療の手引き 別冊 罹患後症状のマネジメント(第1版)」の周知について(4/28付 事務連絡)《厚生労働省》 |
ページ画像
ダウンロードした画像を利用する際は「出典情報」を明記してください。
低解像度画像をダウンロード
プレーンテキスト
資料テキストはコンピュータによる自動処理で生成されており、完全に資料と一致しない場合があります。
テキストをコピーしてご利用いただく際は資料と付け合わせてご確認ください。
●新型コロナウイルス感染症(COVID-19) 診療の手引き
別冊
罹患後症状のマネジメント・第1版 ● 7 精神症状へのアプローチ
具体的な問診でのポイントは,直ちに治療を要する身体疾患や器質性障害を除外しておくこ
とである.その際,アルコールや薬物等の物質使用障害や依存症関連の有無についても可能な
範囲で聞き取る.必須項目は,
精神科既往歴および家族歴と,
希死念慮や自殺企図の有無である.
睡眠障害については,障害のパターン(入眠障害,中途覚醒,早朝覚醒など)を聞いてまずは
適切な睡眠衛生指導を行う.定式化された問診以外は,できるだけオープンクエスチョンを用
いて患者自らの表現による症状や,
困りごとを聞き出す.
具体的な解決策を求められる場合には,
「共感」と「傾聴」を基本とする支持的精神療法やカウンセリングで対応する.
抗不安薬や睡眠導入剤の使用には注意が必要であり,特にベンゾジアゼピン系薬剤は,依存
性をはじめ,筋力低下を伴うふらつきや,認知機能低下といった副作用も懸念されることから,
服薬のタイミングや投与量についても慎重に検討しながら処方を開始するのが望ましい.
精神疾患では,身体疾患に比べ,患者の個性や病態により適切な治療環境が異なる場合が多い.
また治療過程の途中で変化することもあり得る.その結果,
自分にあった医療提供者を求め転々
とするような探索的な受療行動がみられる.
このような行動や,
思考の偏重が明らかな場合でも,
患者の思いを受容し,できる限りサポートするといった姿勢が重症化予防に役立つと考えられる.
6.専門医・拠点病院への紹介の目安・タイミング
身体症状の訴えにもかかわらず明らかな異常所見がなく心理的な要因の関与が推察される場
合においても,直ちに精神科を紹介するのではなく,一度総合病院の総合診療科などへの受診
を勧め,受診先で内科的・心理的評価をするなどの段階を経て必要な場合に精神科を受診する
というプロセスも考慮する.精神科医にコンサルテーションを行い,プライマリケア医におけ
る対応を継続することもあり得る.
なお,下記の①~④に当てはまるような症例では,大学病院・総合病院等の精神科,単科精
神病院,精神科・心療内科のクリニックへの紹介も検討する.
①希死念慮など,緊急性を有する場合
②これ以上は対応困難,より専門的な医療を要すると判断できる場合
③患者との信頼関係の構築が難しいと感じられた場合
④患者側から別の医療機関へ転医の申し入れがあった場合
また,身体症状を伴わない比較的軽度な精神症状を訴える患者には,精神保健福祉センター
または保健所の精神保健福祉担当部署を紹介することもできる.精神保健福祉センター・保健
所では治療は行わないものの,
セルフケア,
ストレスマネジメントといった予防の側面を含めた,
メンタルヘルス全般に関する情報提供や助言といった相談支援を行っている.また,就労支援
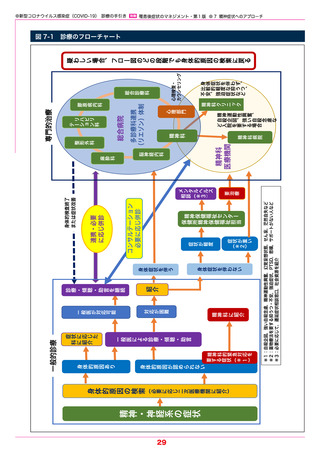
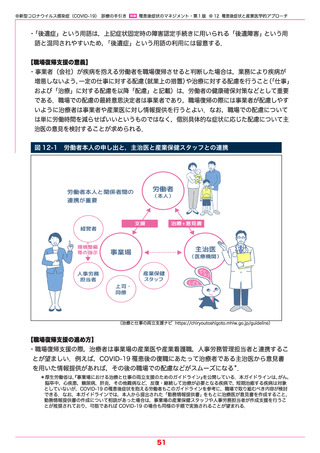
や障害福祉に関するさまざまな社会的資源へつなぐ活動も行われている(図 7-1)
.
7.専門医・拠点病院でのマネジメント
専門医・拠点病院等においては,精神療法および薬物療法による定期的な通院加療が一般的
である.必要に応じて,鑑別診断のための血液検査,髄液検査,画像診断(MRI,EEG,PET/
SPECT など)
,および心理検査(精神症状が落ち着いたタイミングで実施)などが行われる.
30
別冊
罹患後症状のマネジメント・第1版 ● 7 精神症状へのアプローチ
具体的な問診でのポイントは,直ちに治療を要する身体疾患や器質性障害を除外しておくこ
とである.その際,アルコールや薬物等の物質使用障害や依存症関連の有無についても可能な
範囲で聞き取る.必須項目は,
精神科既往歴および家族歴と,
希死念慮や自殺企図の有無である.
睡眠障害については,障害のパターン(入眠障害,中途覚醒,早朝覚醒など)を聞いてまずは
適切な睡眠衛生指導を行う.定式化された問診以外は,できるだけオープンクエスチョンを用
いて患者自らの表現による症状や,
困りごとを聞き出す.
具体的な解決策を求められる場合には,
「共感」と「傾聴」を基本とする支持的精神療法やカウンセリングで対応する.
抗不安薬や睡眠導入剤の使用には注意が必要であり,特にベンゾジアゼピン系薬剤は,依存
性をはじめ,筋力低下を伴うふらつきや,認知機能低下といった副作用も懸念されることから,
服薬のタイミングや投与量についても慎重に検討しながら処方を開始するのが望ましい.
精神疾患では,身体疾患に比べ,患者の個性や病態により適切な治療環境が異なる場合が多い.
また治療過程の途中で変化することもあり得る.その結果,
自分にあった医療提供者を求め転々
とするような探索的な受療行動がみられる.
このような行動や,
思考の偏重が明らかな場合でも,
患者の思いを受容し,できる限りサポートするといった姿勢が重症化予防に役立つと考えられる.
6.専門医・拠点病院への紹介の目安・タイミング
身体症状の訴えにもかかわらず明らかな異常所見がなく心理的な要因の関与が推察される場
合においても,直ちに精神科を紹介するのではなく,一度総合病院の総合診療科などへの受診
を勧め,受診先で内科的・心理的評価をするなどの段階を経て必要な場合に精神科を受診する
というプロセスも考慮する.精神科医にコンサルテーションを行い,プライマリケア医におけ
る対応を継続することもあり得る.
なお,下記の①~④に当てはまるような症例では,大学病院・総合病院等の精神科,単科精
神病院,精神科・心療内科のクリニックへの紹介も検討する.
①希死念慮など,緊急性を有する場合
②これ以上は対応困難,より専門的な医療を要すると判断できる場合
③患者との信頼関係の構築が難しいと感じられた場合
④患者側から別の医療機関へ転医の申し入れがあった場合
また,身体症状を伴わない比較的軽度な精神症状を訴える患者には,精神保健福祉センター
または保健所の精神保健福祉担当部署を紹介することもできる.精神保健福祉センター・保健
所では治療は行わないものの,
セルフケア,
ストレスマネジメントといった予防の側面を含めた,
メンタルヘルス全般に関する情報提供や助言といった相談支援を行っている.また,就労支援
や障害福祉に関するさまざまな社会的資源へつなぐ活動も行われている(図 7-1)
.
7.専門医・拠点病院でのマネジメント
専門医・拠点病院等においては,精神療法および薬物療法による定期的な通院加療が一般的
である.必要に応じて,鑑別診断のための血液検査,髄液検査,画像診断(MRI,EEG,PET/
SPECT など)
,および心理検査(精神症状が落ち着いたタイミングで実施)などが行われる.
30