よむ、つかう、まなぶ。
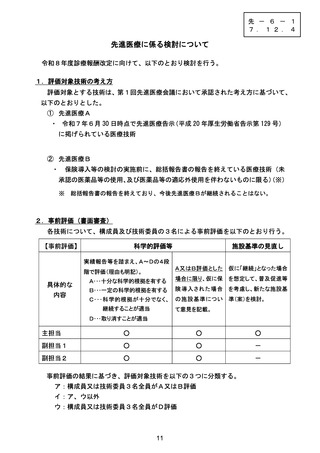
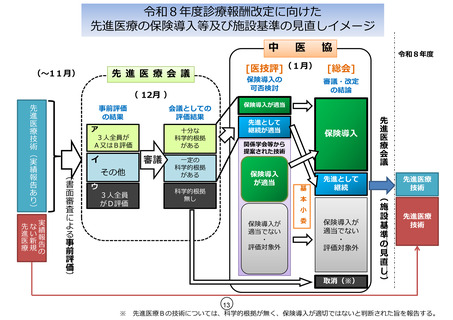
技-2-2 先進医療の医技評報告 (8 ページ)
出典
| 公開元URL | https://www.mhlw.go.jp/stf/newpage_68611.html |
| 出典情報 | 中央社会保険医療協議会 診療報酬調査専門組織・医療技術評価分科会(令和7年度第2回 1/15)《厚生労働省》 |
ページ画像
ダウンロードした画像を利用する際は「出典情報」を明記してください。
低解像度画像をダウンロード
プレーンテキスト
資料テキストはコンピュータによる自動処理で生成されており、完全に資料と一致しない場合があります。
テキストをコピーしてご利用いただく際は資料と付け合わせてご確認ください。
20
強拡大顕微鏡を用いた
形態学的精子選択術
・対象:本研究の対象は、
1) 1回以上の体外授精を実施しても受精卵や移植可能胚を得られず
2) 下記の性状不良精液(精子)所見のうち、2つ以上を満たしており、顕微授精の実
施が必要と判断された患者さまを対象にしています。
A) 精子濃度:1mLあたりの精子数3000万未満
B) 運動率:40%未満
C) クルーガーテスト:正常形態精子率 3%未満
D) 精子DNA断片化:30%以上
不妊症(卵管性不妊、男 本研究の概要や計画を説明し、同意を得られた後、コンピューターで発生・作成した
性不妊、機能性不妊又 乱数表に従い、無作為に300例ずつをIMSI群と従来法(ICSI)群に振り分け、研究対象
は一般不妊治療が無効 とする。
であるものに限る。)
・精子の選別:最大倍率6000倍の顕微鏡下に精子を観察し、頭部内における空胞等の異常構造の
有無を確認する。異常構造を認めない形態良好精子のみをガラスピペットに吸引して回収する。
・強拡大顕微鏡により選別した形態良好精子を用いる顕微授精(IMSI):上記の様にし
て回収した形態良好精子を、卵細胞質内に直接、注入する。
・受精卵の培養:IMSI後、精子を注入した卵を培養液内にて培養する。注入の翌日に雌
雄両前核の存在を確認し、受精卵とする。注入から5日間、着床直前の段階である胚盤胞期胚まで
培養する。
・胚移植:胚盤胞期に達した胚を新鮮胚移植または凍結融解胚移植で子宮内に移植する。
令4.4.1
治療計画
○ 新鮮胚移植の場合
体外受精により作出された受精卵を体外で2~3 日間培養し、得られた初期胚1個について胚移植
を行い、残った初期胚についてはさらに継続して培養を行い受精から5~6 日で得られた胚盤胞をさ
らに胚移植する。採卵後15 日目頃に血中hCG を測定し妊娠判定を行う。妊娠判定が陰性であれ
ば、研究は終了とする。
妊娠判定が陽性となれば、引き続き経過を観察し超音波検査により胎嚢が確認できれば臨床妊娠
と判定し観察終了とする。胎嚢が確認できなければ化学流産として試験は終了とする。
○ 凍結融解胚移植の場合
体外受精により作出され初期胚の一部を凍結保存する。残った初期胚についてはさらに継続して培
養を行い受精から5~6 日で得られた胚盤胞について凍結保存を行う。保存された初期胚および胚
盤胞を、翌周期以降に二段階胚移植を行う。
21 二段階胚移植術
不妊症(卵管性不妊、男
性不妊、機能性不妊又 二段階胚移植(凍結融解胚移植)は自然排卵周期またはホルモン補充周期で行う。
は一般不妊治療が無効 自然排卵周期の場合は月経10 日目頃より数回の診察を経て排卵日が確定しホルモン値や子宮内
であるものであって、これ 膜厚等に問題なければ、排卵後2~3 日目に凍結保存していた初期胚を1 個融解して移植する。移
まで反復して着床又は妊 植の手技は通常の胚移植と同様である。
娠に至っていない患者 さらに排卵後4~6 日目に凍結保存した胚盤胞を1 個融解して移植を行う。胚移植時には感染のリ
(子宮内膜刺激術が実施 スク等を鑑み、医学的に必要と判断された場合には抗生剤の処方を考慮する。
されたものに限る。)に係
るものに限る。)
ホルモン補充周期では月経開始2 日目から卵胞ホルモン製剤の投与を開始し、月経12~14 日目
の診察でホルモン値や子宮内膜厚の確認後問題なければ月経15 日目より黄体補充を開始する。
黄体補充開始後2~3 日目に、凍結保存していた初期胚を1 個融解して移植する。移植の手技は通
常の胚移植と同様である。
さらに排卵後4~6 日目に凍結保存した胚盤胞を1 個融解して移植を行う。胚移植時には感染のリ
スク等を鑑み、医学的に必要と判断された場合には抗生剤の処方を考慮する。
令4.5.1
排卵または黄体補充開始後15 日目頃に血中hCG を測定し妊娠判定を行う。妊娠判定が陰性で
あれば、研究は終了とする。
妊娠判定が陽性となれば、引き続き経過を観察し超音波検査により胎嚢が確認できれば臨床妊娠
と判定し観察終了とする。胎嚢が確認できなければ化学流産として試験は終了とする。
胚移植当たりの臨床妊娠率を算出し、二段階胚移植の適応となるが、必要な初期胚と胚盤胞が得
られない等の理由から初期胚2個移植あるいは胚盤胞2個移植を行った症例を対照群として、妊娠
率の比較を行い有用性の検証を行う。
22 子宮内細菌叢検査2
不妊症(卵管性不妊、男
性不妊、機能性不妊又
は一般不妊治療が無効
子宮内膜細胞採取器具を用いて、自然周期では黄体期に、ホルモン補充ではプロゲステロン投与
であるものであって、これ
後5-6 日目に子宮内膜を含む子宮内腔液を採取する。
まで反復して着床又は妊
次世代シークエンサー(new generation sequencer:NGS)を用いて、子宮内腔液に含まれる細菌の
娠に至っていない患者に
16S リボソーム RNA 解析を行うことで、Lactobacillus 属の占める割合、その他細菌叢の分布を明ら
係るものに限る。)、慢性
かにする。
子宮内膜炎が疑われる
もの又は難治性細菌性
腟症
令4.7.1
23 子宮内膜受容能検査2
1) 対象:反復着床不全の患者、また卵巣機能不全や高齢など貴重胚移植予定患者にも適応とす
る。
不妊症(卵管性不妊、男
2) 実施方法:通常診療として実施されるホルモン補充による凍結融解胚移植のプロトコール通りに
性不妊、機能性不妊又
内膜環境を整え、黄体ホルモン補充開始日をP+0 とすると、着床の窓の期間に発現するReceptive
は一般不妊治療が無効
遺伝子があるとされるP+5 にエンドサクション(八光)等による内膜採取を行う。ERPeakSM の結果判
であるものであって、これ
定は、pre-receptive( 受容期前) 、receptive(受容期)、post-receptive(受容期後)、non-receptive(非
まで反復して着床又は妊
受容期)の4 段階評価であり、そのERPeakSM 解析結果をもとに、次周期以降に着床の窓に合わせ
娠に至っていない患者に
た胚移植(personalized embryo transfer, pET)を施行し、妊娠の有無を判定する。
係るものに限る。)
3) 分析結果の評価とその後の移植計画策定
この手技を用いた群と用いなかった患者群を比較し、その臨床的妊娠率、生産率等を比較する。
令4.8.1
8
強拡大顕微鏡を用いた
形態学的精子選択術
・対象:本研究の対象は、
1) 1回以上の体外授精を実施しても受精卵や移植可能胚を得られず
2) 下記の性状不良精液(精子)所見のうち、2つ以上を満たしており、顕微授精の実
施が必要と判断された患者さまを対象にしています。
A) 精子濃度:1mLあたりの精子数3000万未満
B) 運動率:40%未満
C) クルーガーテスト:正常形態精子率 3%未満
D) 精子DNA断片化:30%以上
不妊症(卵管性不妊、男 本研究の概要や計画を説明し、同意を得られた後、コンピューターで発生・作成した
性不妊、機能性不妊又 乱数表に従い、無作為に300例ずつをIMSI群と従来法(ICSI)群に振り分け、研究対象
は一般不妊治療が無効 とする。
であるものに限る。)
・精子の選別:最大倍率6000倍の顕微鏡下に精子を観察し、頭部内における空胞等の異常構造の
有無を確認する。異常構造を認めない形態良好精子のみをガラスピペットに吸引して回収する。
・強拡大顕微鏡により選別した形態良好精子を用いる顕微授精(IMSI):上記の様にし
て回収した形態良好精子を、卵細胞質内に直接、注入する。
・受精卵の培養:IMSI後、精子を注入した卵を培養液内にて培養する。注入の翌日に雌
雄両前核の存在を確認し、受精卵とする。注入から5日間、着床直前の段階である胚盤胞期胚まで
培養する。
・胚移植:胚盤胞期に達した胚を新鮮胚移植または凍結融解胚移植で子宮内に移植する。
令4.4.1
治療計画
○ 新鮮胚移植の場合
体外受精により作出された受精卵を体外で2~3 日間培養し、得られた初期胚1個について胚移植
を行い、残った初期胚についてはさらに継続して培養を行い受精から5~6 日で得られた胚盤胞をさ
らに胚移植する。採卵後15 日目頃に血中hCG を測定し妊娠判定を行う。妊娠判定が陰性であれ
ば、研究は終了とする。
妊娠判定が陽性となれば、引き続き経過を観察し超音波検査により胎嚢が確認できれば臨床妊娠
と判定し観察終了とする。胎嚢が確認できなければ化学流産として試験は終了とする。
○ 凍結融解胚移植の場合
体外受精により作出され初期胚の一部を凍結保存する。残った初期胚についてはさらに継続して培
養を行い受精から5~6 日で得られた胚盤胞について凍結保存を行う。保存された初期胚および胚
盤胞を、翌周期以降に二段階胚移植を行う。
21 二段階胚移植術
不妊症(卵管性不妊、男
性不妊、機能性不妊又 二段階胚移植(凍結融解胚移植)は自然排卵周期またはホルモン補充周期で行う。
は一般不妊治療が無効 自然排卵周期の場合は月経10 日目頃より数回の診察を経て排卵日が確定しホルモン値や子宮内
であるものであって、これ 膜厚等に問題なければ、排卵後2~3 日目に凍結保存していた初期胚を1 個融解して移植する。移
まで反復して着床又は妊 植の手技は通常の胚移植と同様である。
娠に至っていない患者 さらに排卵後4~6 日目に凍結保存した胚盤胞を1 個融解して移植を行う。胚移植時には感染のリ
(子宮内膜刺激術が実施 スク等を鑑み、医学的に必要と判断された場合には抗生剤の処方を考慮する。
されたものに限る。)に係
るものに限る。)
ホルモン補充周期では月経開始2 日目から卵胞ホルモン製剤の投与を開始し、月経12~14 日目
の診察でホルモン値や子宮内膜厚の確認後問題なければ月経15 日目より黄体補充を開始する。
黄体補充開始後2~3 日目に、凍結保存していた初期胚を1 個融解して移植する。移植の手技は通
常の胚移植と同様である。
さらに排卵後4~6 日目に凍結保存した胚盤胞を1 個融解して移植を行う。胚移植時には感染のリ
スク等を鑑み、医学的に必要と判断された場合には抗生剤の処方を考慮する。
令4.5.1
排卵または黄体補充開始後15 日目頃に血中hCG を測定し妊娠判定を行う。妊娠判定が陰性で
あれば、研究は終了とする。
妊娠判定が陽性となれば、引き続き経過を観察し超音波検査により胎嚢が確認できれば臨床妊娠
と判定し観察終了とする。胎嚢が確認できなければ化学流産として試験は終了とする。
胚移植当たりの臨床妊娠率を算出し、二段階胚移植の適応となるが、必要な初期胚と胚盤胞が得
られない等の理由から初期胚2個移植あるいは胚盤胞2個移植を行った症例を対照群として、妊娠
率の比較を行い有用性の検証を行う。
22 子宮内細菌叢検査2
不妊症(卵管性不妊、男
性不妊、機能性不妊又
は一般不妊治療が無効
子宮内膜細胞採取器具を用いて、自然周期では黄体期に、ホルモン補充ではプロゲステロン投与
であるものであって、これ
後5-6 日目に子宮内膜を含む子宮内腔液を採取する。
まで反復して着床又は妊
次世代シークエンサー(new generation sequencer:NGS)を用いて、子宮内腔液に含まれる細菌の
娠に至っていない患者に
16S リボソーム RNA 解析を行うことで、Lactobacillus 属の占める割合、その他細菌叢の分布を明ら
係るものに限る。)、慢性
かにする。
子宮内膜炎が疑われる
もの又は難治性細菌性
腟症
令4.7.1
23 子宮内膜受容能検査2
1) 対象:反復着床不全の患者、また卵巣機能不全や高齢など貴重胚移植予定患者にも適応とす
る。
不妊症(卵管性不妊、男
2) 実施方法:通常診療として実施されるホルモン補充による凍結融解胚移植のプロトコール通りに
性不妊、機能性不妊又
内膜環境を整え、黄体ホルモン補充開始日をP+0 とすると、着床の窓の期間に発現するReceptive
は一般不妊治療が無効
遺伝子があるとされるP+5 にエンドサクション(八光)等による内膜採取を行う。ERPeakSM の結果判
であるものであって、これ
定は、pre-receptive( 受容期前) 、receptive(受容期)、post-receptive(受容期後)、non-receptive(非
まで反復して着床又は妊
受容期)の4 段階評価であり、そのERPeakSM 解析結果をもとに、次周期以降に着床の窓に合わせ
娠に至っていない患者に
た胚移植(personalized embryo transfer, pET)を施行し、妊娠の有無を判定する。
係るものに限る。)
3) 分析結果の評価とその後の移植計画策定
この手技を用いた群と用いなかった患者群を比較し、その臨床的妊娠率、生産率等を比較する。
令4.8.1
8