よむ、つかう、まなぶ。
参考資料3 標榜診療科名についての要望(一般社団法人日本睡眠学会 提出資料) (2 ページ)
出典
| 公開元URL | https://www.mhlw.go.jp/stf/newpage_62906.html |
| 出典情報 | 医道審議会 医道分科会 診療科名標榜部会(第6回 9/4)《厚生労働省》 |
ページ画像
ダウンロードした画像を利用する際は「出典情報」を明記してください。
低解像度画像をダウンロード
プレーンテキスト
資料テキストはコンピュータによる自動処理で生成されており、完全に資料と一致しない場合があります。
テキストをコピーしてご利用いただく際は資料と付け合わせてご確認ください。
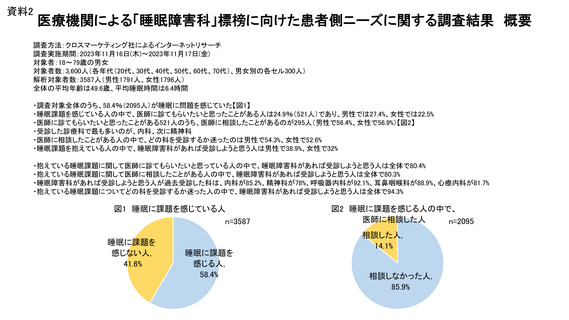
スクを高めることも知られています。今回(2023.11)18-79 歳の各年代男女 3600 名を対象に、患者側
ニーズ調査を行い、3587 名(男性 1791 名女性 1796 名、平均 49.6 歳、平均睡眠時間 6.4 時間)から
回答が得られました。(資料 2)睡眠に課題を感じている人は 58.4%(2095 名)であり、そのうち受診を
考えたことがあるのは 521 名(24.9%) (男性では 280 名(27.4%)、女性では 241 名(22.5%))でし
た。その中で実際に医師に相談したのは 295 名(56.6%)(男性 158 名(56.4%)女性 137 名
(56.9%))でした。日常的に睡眠の質(睡眠休養感)と量(睡眠時間)を十分確保することは、心身の健
康維持に極めて重要であり、「睡眠障害内科」、「睡眠障害精神科」あるいは「内科(睡眠障害)」、「精神
科(睡眠障害)」等、標榜できる用語に「睡眠障害」を追加することで、国民の睡眠医療へのアクセスが改
善し、早期の診断治療を通じて国民の健康増進や生活の質の向上につながると考えております。
3. 診療科名がわかりやすく国民が適切に受診できること
睡眠はすべての国民において身近なものであり、睡眠障害科の標榜は睡眠の問題を扱う診療科の名
称としてわかりやすいものと考えます。我が国における睡眠医療体制の最大の課題は、睡眠覚醒障害
の診療を行う科が、精神科・呼吸器内科・耳鼻咽喉科・循環器内科・歯科・神経内科・小児科・かかりつ
け医など多岐にわたり、睡眠覚醒障害の症状が生じた際に、どこを受診してよいかわかりにくい状況に
あることです。
睡眠障害の中で、成人から高齢者に多い不眠症、思春期から成人での頻度が高い過眠症・睡眠覚
醒リズム障害は日本では歴史的に精神科で診療される場合が多いのですが、精神科受診を躊躇し適
切な専門外来受診までに時間がかかる症例も多く存在します。このような疾患が疑われる方は、「睡眠
障害精神科」、「睡眠障害・神経内科」、「睡眠障害小児科」あるいは「精神科(睡眠障害)」、「神経内科
(睡眠障害)」、「小児科(睡眠障害)を標榜する医療機関を受診することが考えられます。また、睡眠時
無呼吸症候群は、診断治療のために睡眠検査が可能な専門施設を受診する必要がありますが、標榜
できる用語に「睡眠障害」がないため国民が適切な施設を受診するまでに時間がかかる場合が多いの
が現状です。このような疾患が疑われる方は、「睡眠障害・呼吸器内科」、「睡眠障害・循環器内科」、
「睡眠障害耳鼻咽喉科」あるいは「呼吸器内科(睡眠障害)」、「循環器内科(睡眠障害)」、「耳鼻咽喉科
(睡眠障害)」を標榜する睡眠検査が可能な医療機関を受診することが考えられます。睡眠中の異常行
動(睡眠時随伴症や睡眠関連運動障害)は小児と高齢者に多く出現しますが、年齢層に合わせて「睡眠
障害・小児科」、「睡眠障害・神経内科」あるいは「小児科(睡眠障害)」、「神経内科(睡眠障害)」を標榜
する医療機関を受診することが考えられます。さらに組み合わせて標榜できる用語に「睡眠障害」を追加
することで、例えば「睡眠障害精神科」と「睡眠障害内科」など従来の診療科の枠組みを超えた連携が
促進され、4に記載する睡眠の知識・技術の普及・定着とあいまって、様々な睡眠障害をもつ国民の受
診に対し適切な対応ができるようになると考えます。
4. 国民の受診機会が適切に確保できるよう診療分野に関する知識・技術が医師に普及・定着していること
睡眠時無呼吸症候群は呼吸器内科・循環器内科・耳鼻咽喉科・歯科を中心に学際的な診療領域を
形成しており、不眠症・睡眠覚醒リズム障害・睡眠随伴症は精神科・小児科・神経内科を中心としてその
診療が行われております。日本睡眠学会では 2002 年より認定医/専門医制度を運用しておりますが、
ニーズ調査を行い、3587 名(男性 1791 名女性 1796 名、平均 49.6 歳、平均睡眠時間 6.4 時間)から
回答が得られました。(資料 2)睡眠に課題を感じている人は 58.4%(2095 名)であり、そのうち受診を
考えたことがあるのは 521 名(24.9%) (男性では 280 名(27.4%)、女性では 241 名(22.5%))でし
た。その中で実際に医師に相談したのは 295 名(56.6%)(男性 158 名(56.4%)女性 137 名
(56.9%))でした。日常的に睡眠の質(睡眠休養感)と量(睡眠時間)を十分確保することは、心身の健
康維持に極めて重要であり、「睡眠障害内科」、「睡眠障害精神科」あるいは「内科(睡眠障害)」、「精神
科(睡眠障害)」等、標榜できる用語に「睡眠障害」を追加することで、国民の睡眠医療へのアクセスが改
善し、早期の診断治療を通じて国民の健康増進や生活の質の向上につながると考えております。
3. 診療科名がわかりやすく国民が適切に受診できること
睡眠はすべての国民において身近なものであり、睡眠障害科の標榜は睡眠の問題を扱う診療科の名
称としてわかりやすいものと考えます。我が国における睡眠医療体制の最大の課題は、睡眠覚醒障害
の診療を行う科が、精神科・呼吸器内科・耳鼻咽喉科・循環器内科・歯科・神経内科・小児科・かかりつ
け医など多岐にわたり、睡眠覚醒障害の症状が生じた際に、どこを受診してよいかわかりにくい状況に
あることです。
睡眠障害の中で、成人から高齢者に多い不眠症、思春期から成人での頻度が高い過眠症・睡眠覚
醒リズム障害は日本では歴史的に精神科で診療される場合が多いのですが、精神科受診を躊躇し適
切な専門外来受診までに時間がかかる症例も多く存在します。このような疾患が疑われる方は、「睡眠
障害精神科」、「睡眠障害・神経内科」、「睡眠障害小児科」あるいは「精神科(睡眠障害)」、「神経内科
(睡眠障害)」、「小児科(睡眠障害)を標榜する医療機関を受診することが考えられます。また、睡眠時
無呼吸症候群は、診断治療のために睡眠検査が可能な専門施設を受診する必要がありますが、標榜
できる用語に「睡眠障害」がないため国民が適切な施設を受診するまでに時間がかかる場合が多いの
が現状です。このような疾患が疑われる方は、「睡眠障害・呼吸器内科」、「睡眠障害・循環器内科」、
「睡眠障害耳鼻咽喉科」あるいは「呼吸器内科(睡眠障害)」、「循環器内科(睡眠障害)」、「耳鼻咽喉科
(睡眠障害)」を標榜する睡眠検査が可能な医療機関を受診することが考えられます。睡眠中の異常行
動(睡眠時随伴症や睡眠関連運動障害)は小児と高齢者に多く出現しますが、年齢層に合わせて「睡眠
障害・小児科」、「睡眠障害・神経内科」あるいは「小児科(睡眠障害)」、「神経内科(睡眠障害)」を標榜
する医療機関を受診することが考えられます。さらに組み合わせて標榜できる用語に「睡眠障害」を追加
することで、例えば「睡眠障害精神科」と「睡眠障害内科」など従来の診療科の枠組みを超えた連携が
促進され、4に記載する睡眠の知識・技術の普及・定着とあいまって、様々な睡眠障害をもつ国民の受
診に対し適切な対応ができるようになると考えます。
4. 国民の受診機会が適切に確保できるよう診療分野に関する知識・技術が医師に普及・定着していること
睡眠時無呼吸症候群は呼吸器内科・循環器内科・耳鼻咽喉科・歯科を中心に学際的な診療領域を
形成しており、不眠症・睡眠覚醒リズム障害・睡眠随伴症は精神科・小児科・神経内科を中心としてその
診療が行われております。日本睡眠学会では 2002 年より認定医/専門医制度を運用しておりますが、